Varis, bacakta pıhtı (tromboz) oluşumu, ani kanama veya iyileşmeyen yara (venöz ülser) gibi ciddi sağlık sorunlarına yol açtığında “tehlikeli” olarak kabul edilir. Bu durumlar sadece kozmetik bir kaygı olmanın ötesinde, acil müdahale gerektiren tıbbi risklerdir. Varisin temel zararları ise, bu ciddi komplikasyonlara ek olarak altta yatan venöz hipertansiyonun neden olduğu kronik ödem (şişlik), ciltte kalıcı renk değişimi (pigmentasyon) ve dokunun sertleşerek (lipodermatoskleroz) yara açılmaya yatkın hale gelmesidir.
Varis neden olur ve bu sadece estetik bir sorun mudur?
Bacaklardaki toplardamarların (venlerin) çok önemli ve zorlu bir görevi vardır: Kirli kanı, yerçekiminin tersi yönünde, kalbe doğru geri taşımak. Bunu başarabilmek için, bu damarların içinde tek yönlü çalışan “kapakçık” sistemleri bulunur. Sağlıklı bir kapakçık, kan yukarı doğru aktığında açılır ve kan geriye doğru kaymak istediğinde (yerçekimi etkisiyle) hemen kapanarak bir kilit görevi görür, kanın geriye kaçmasını (reflü) engeller.
Kronik Venöz Yetmezlik (KVY) veya halk arasında bilinen adıyla “iç varis”, bu kapakçık sistemi bozulduğunda başlar. Kapakçıklar zayıfladığında veya hasar gördüğünde artık tam kapanamaz.
Bu durumda kan, özellikle ayakta dururken veya otururken, sürekli olarak geriye doğru kaçar. Bu geri kaçak, bacak venlerinde kanın birikmesine, yani “göllenmesine” (staz) yol açar. Biriken ve göllenen bu kan, damar duvarlarına sürekli bir basınç uygular. İşte “venöz hipertansiyon” denen ve tüm sorunların temelini oluşturan patoloji budur.
Bu yüksek basınç, yıllar içinde iki temel soruna yol açar:
- Sağlıklı ven duvarlarını esnetir, genişletir ve büker; bu da dışarıdan gözle gördüğümüz varisleri oluşturur.
- Daha da önemlisi, bu basınç sadece damar duvarına değil çevresindeki cilt, cilt altı ve dokulara da hasar verir.
Dolayısıyla hayır, varis basit bir kozmetik sorun değil venöz hipertansiyonun neden olduğu ilerleyici bir dolaşım sistemi hastalığının bir belirtisidir.
Varis hastalığının ilerlediğini gösteren belirtiler nelerdir?
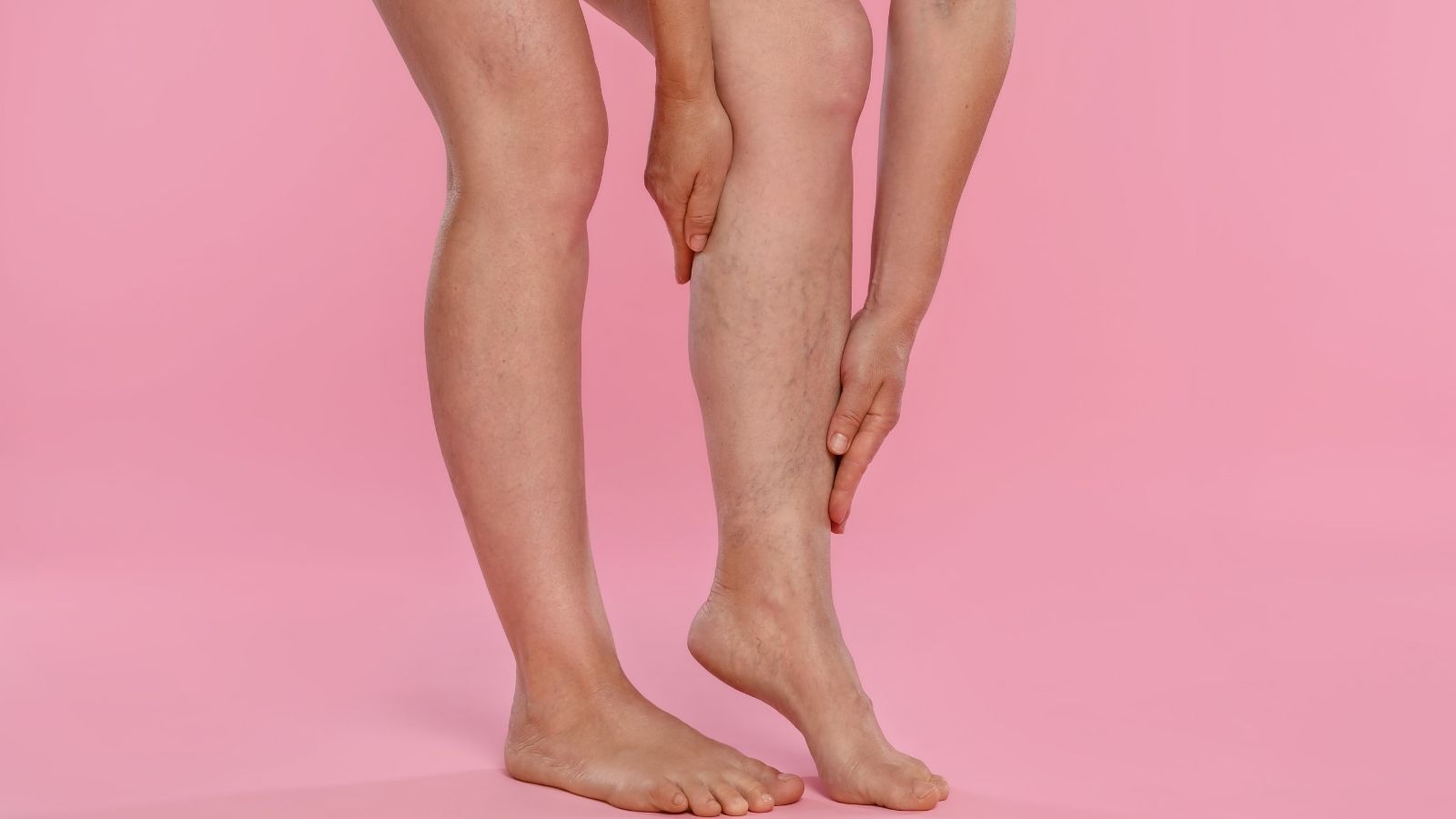
Varis hastalığı genellikle yavaş ilerler ve evreler halinde kendini gösterir. İlk evrelerde, bacakta henüz gözle görülür bir damar yokken bile, altta yatan basınç artışı nedeniyle bazı şikayetler başlayabilir. Bu erken uyarı işaretleri genellikle günün sonunda veya uzun süre ayakta kaldıktan sonra artar.
En sık görülen erken belirtiler şunlardır:
- Bacaklarda huzursuzluk hissi
- Ağrı (Genellikle künt ve sızlayıcı tarzda)
- Bacaklarda ağırlık ve dolgunluk
- Özellikle geceleri artan kramplar
- Kaşıntı
- Ayak bileklerinde günün sonunda beliren hafif şişlik (ödem)
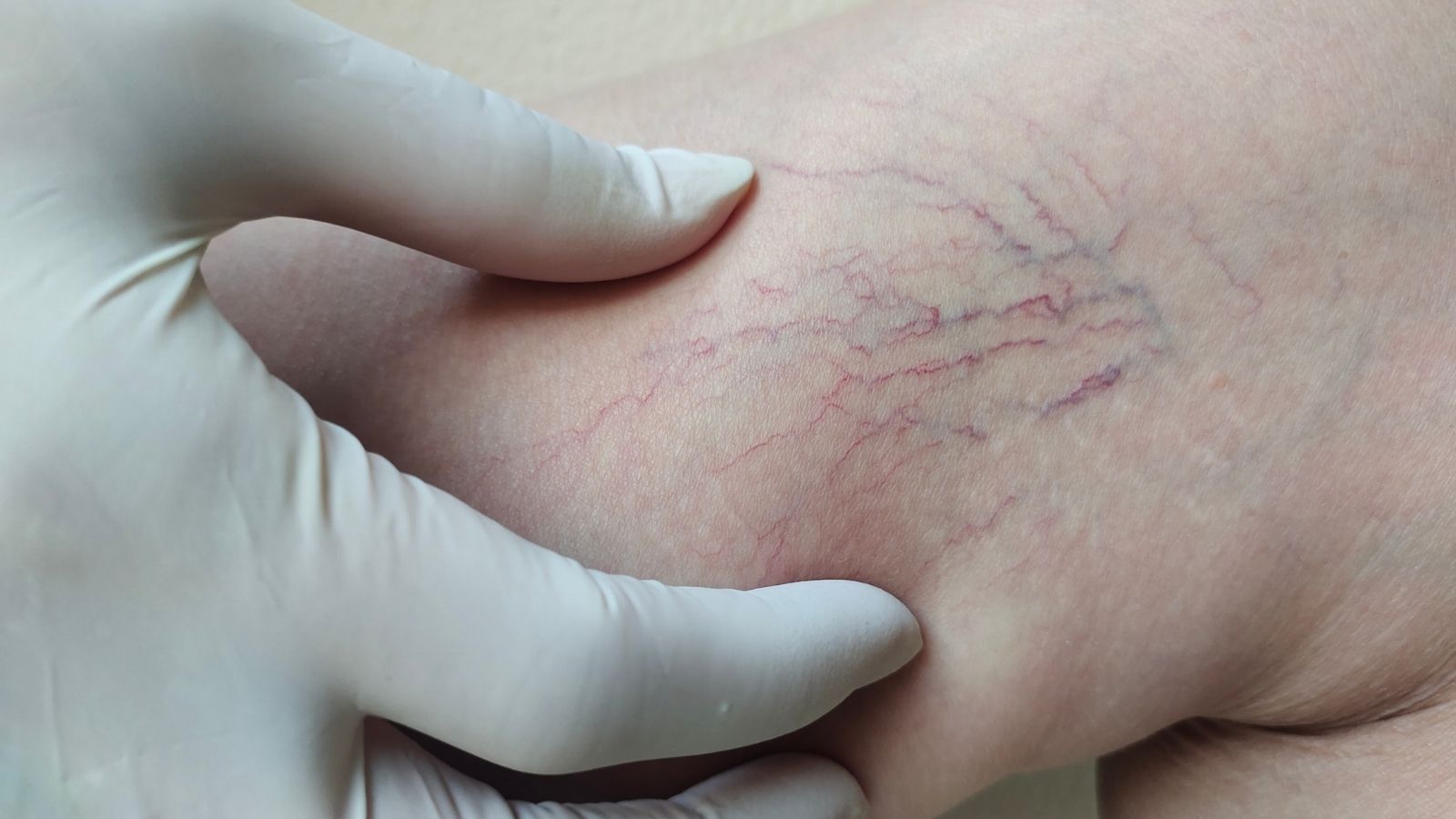
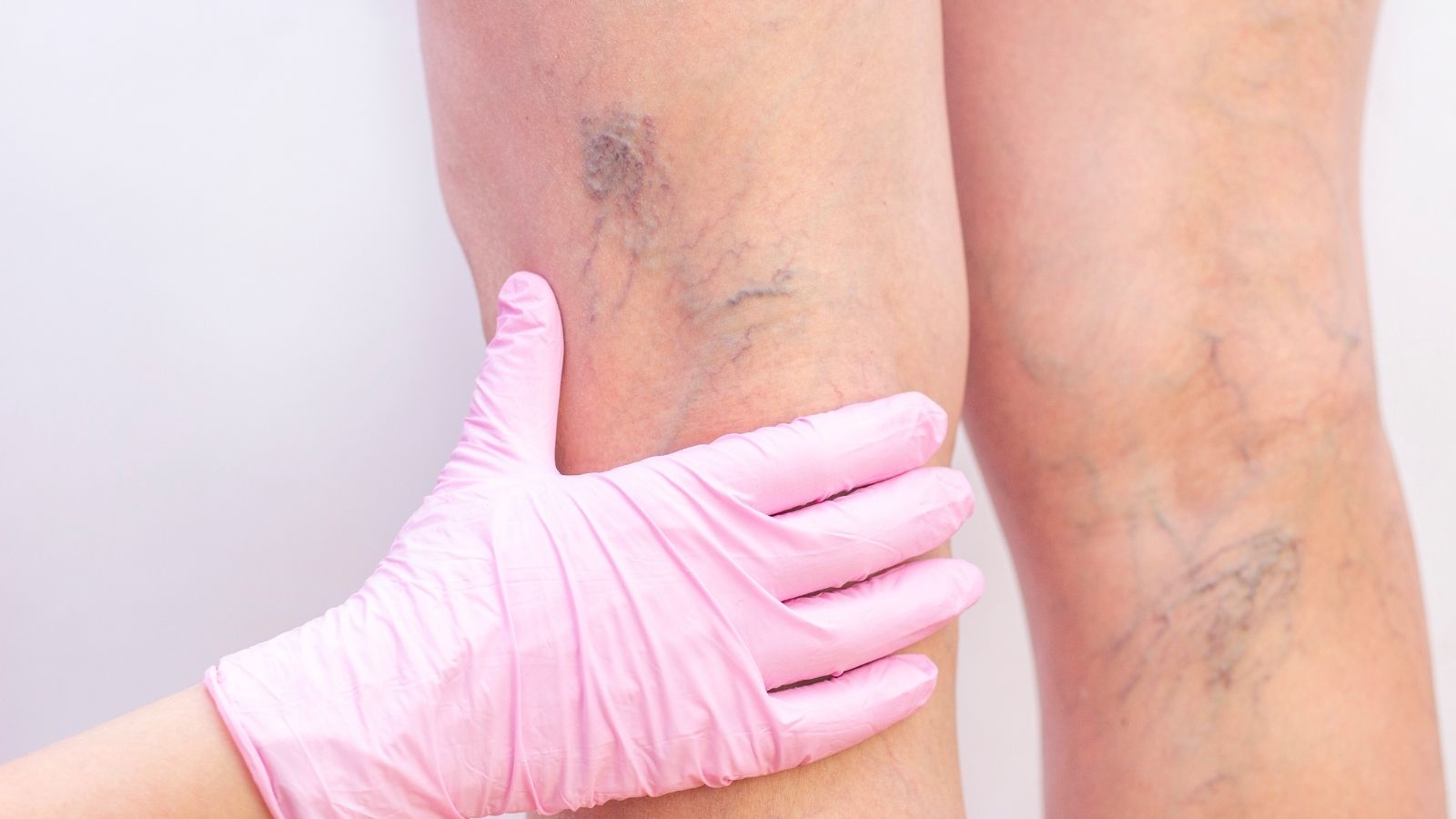
Bu şikayetler varken bacakta hiçbir görünür damar olmayabilir (Buna C0 evresi denir). Hastalık ilerledikçe, C1 evresinde kırmızı, örümcek ağı benzeri “kılcal damarlar” (telenjiektaziler) veya 1-3 mm çaplı mavi-yeşil renkteki “retiküler venler” görülür. C2 evresi ise artık hepimizin “varis” dediği, çapı 3 mm’yi aşan, ciltten kabarık, bükümlü damarların ortaya çıktığı evredir.
Varisin “zararları” ne zaman başlar?
Hastalığın “zarar” vermeye başladığı kritik eşik, C3 evresi, yani Ödem (Şişlik) evresidir. Bu noktaya kadar (C1-C2 evreleri), damar içindeki basınç artışı genellikle sadece damar duvarını etkileyerek onu genişletiyordu.
Ancak C3 evresinde, damar içindeki venöz hipertansiyon artık o kadar şiddetlenmiştir ki sıvı (plazma) damar duvarının dışına, dokuların arasına sızmaya başlar. Bacağın lenfatik drenaj sistemi bu artan sıvı yükünü bir süre telafi etmeye çalışır. Ancak lenfatik sistemin de kapasitesi aşıldığında, klinik olarak belirgin ödem (şişlik) ortaya çıkar.
Bu şişlik genellikle ayak bileği çevresinde başlar ve günün sonunda artar, sabahları azalır. Ancak tedavi edilmezse kalıcı hale gelir. Bu durum dolaşım sisteminin artık bu basıncı telafi edemediğinin (dekompansasyon) bir işaretidir. Bu sadece bir “şişlik” değil mikrosirkülasyon düzeyinde bir başarısızlığın ve doku hasarına yol açacak kronik inflamasyonun (iltihabi reaksiyon) başladığının ilanıdır.
Varisin yol açtığı kalıcı cilt hasarları nelerdir?
C3 evresindeki ödem tedavi edilmezse ve altta yatan basınç sorunu (reflü) devam ederse, hastalık C4 evresine, yani kalıcı cilt hasarı evresine ilerler. Bu evre, cildin artık geri dönüşümsüz olarak bozulmaya başladığı evredir.
C4 evresi, cildin görünümünün bozulduğu evredir ve şu belirtileri içerir:
- Pigmentasyon (Kalıcı renk değişimi)
- Staz Dermatiti (Varis egzaması)
- Şiddetli ve inatçı kaşıntı
- Ciltte kuruluk, çatlaklar ve pullanma
- Sık tekrarlayan selülit (cilt enfeksiyonu) atakları
Bu Pigmentasyon (renk değişimi), yüksek basınç nedeniyle en küçük kılcal damarlardan bile kan hücrelerinin (eritrosit) cilt dokusuna sızmasına neden olur. Bu eritrositler parçalandığında, içerdikleri hemosiderin (demir) açığa çıkar ve ciltte birikir. Bu demir birikimi, cildi kalıcı olarak kırmızı-kahverengi bir renge boyar. Bu durum adeta cildin “paslanması” gibidir ve geri dönüşü yoktur.
Staz Dermatiti (Varis Egzaması) ise, kronik inflamasyon ve ödemin cildin doğal koruyucu bariyer fonksiyonunu bozmasıyla ortaya çıkar. Cilt kurur, çatlar, şiddetle kaşınır, kızarır ve pul pul dökülür. Bu bozulmuş cilt bariyeri, bakterilerin girişi için bir kapı açar ve sık sık tekrarlayan selülit (cilt enfeksiyonu) ataklarına yol açar.
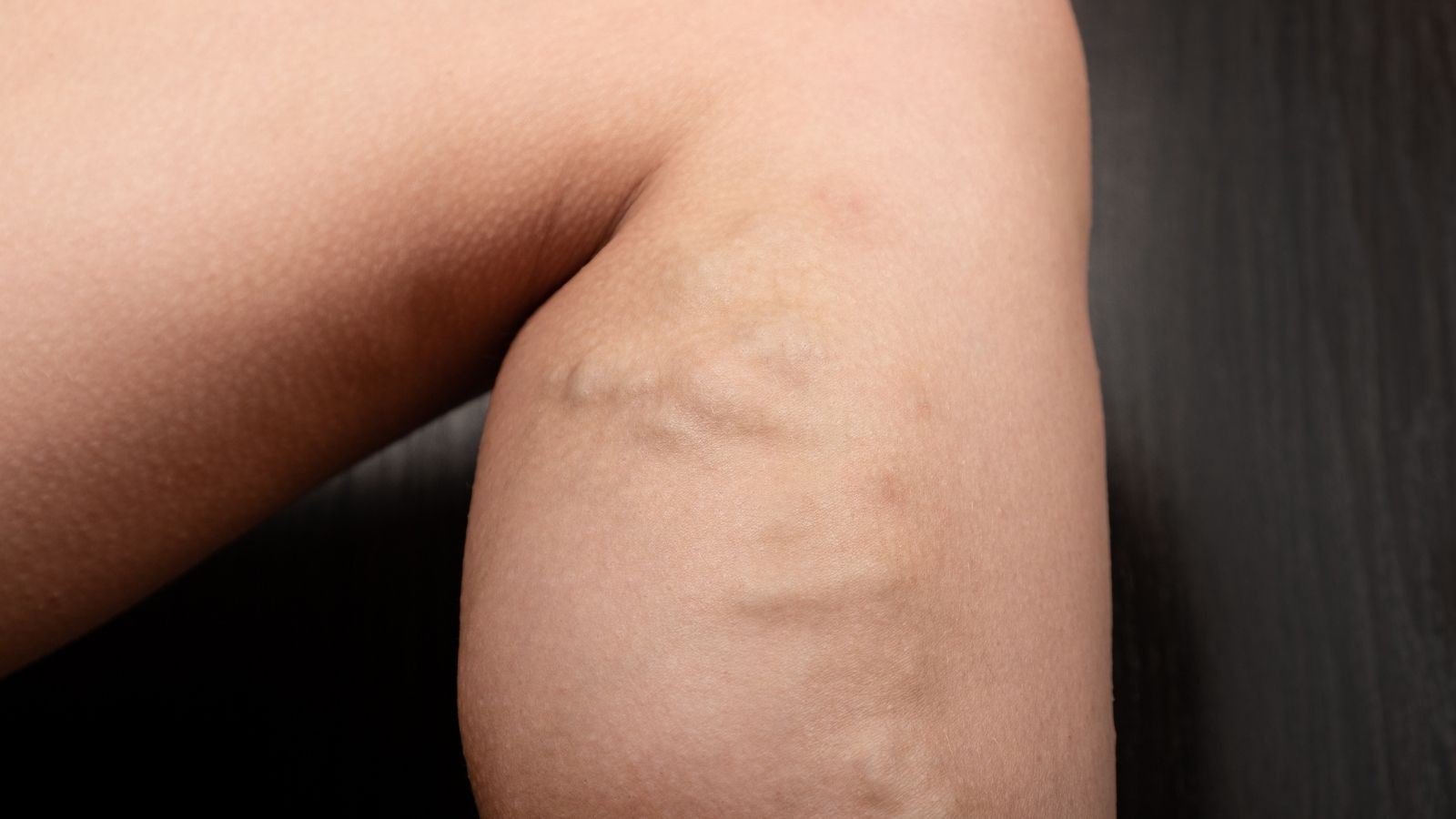
Hastalığın en kötü “zararı” ise C4b evresi, yani Lipodermatoskleroz (Cildin Sertleşmesi) durumudur. Bu KVY progresyonunda kritik bir “faz geçişidir” ve geri dönüşümsüz hasarı temsil eder. Yıllar süren kronik inflamasyon, doku hipoksisi (oksijensizlik) ve ödem, yerini fibrozise (skarlaşma/sertleşme) bırakır. Cilt altı yağ dokusu sertleşir, esnekliğini kaybeder ve cilde “yapışık” hale gelir. Bu durum bacağın alt kısmında (genellikle ayak bileği üstü) klasik “ters şampanya şişesi” görünümüne (üstü kalın, bileğe doğru daralan sert bacak) neden olur.
Bu doku artık beslenmesi ileri derecede bozulmuş, canlılığını yitirmiş bir skar dokusudur ve yara açılmasının (ülser) kaçınılmaz habercisidir.
Varisin “tehlikeli” komplikasyonları hangileridir?
Varis, C3 ve C4 evrelerinde yavaş yavaş ve kronik olarak “zarar” verirken, üç spesifik durumda akut, morbiditesi yüksek ve potansiyel olarak yaşamı tehdit edici “tehlikelere” yol açar.
Bu üç ana tehlike şunlardır:
- Tromboembolizm (Pıhtı ve Akciğer Embolisi)
- Venöz Ülserasyon (İyileşmeyen Yara)
- Akut Kanama (Rüptür / Patlama)
Varis bacakta pıhtılaşmaya (Tromboz) veya akciğere pıhtı atmasına (Emboli) neden olur mu?
Evet, bu varisin en ciddi ve en sistemik tehlikesidir. Varisli damarlarda kanın normal akışının bozulması, yavaşlaması ve göllenmesi (staz), pıhtı (trombus) oluşumu için ideal bir zemin hazırlar.
Derin Ven Trombozu (DVT) Riski: Yaygın kanının aksine, varis sadece lokalize bir sorun değildir. 2018’de JAMA gibi çok prestijli bir tıp dergisinde yayınlanan ve 425.000’den fazla kişiyi kapsayan dev bir kohort çalışması, bu tehlikeyi net bir şekilde ortaya koymuştur. Variköz ven tanısı alan bireylerde, kontrol grubuna kıyasla Derin Ven Trombozu (DVT) gelişme riski 5.30 kat daha yüksek bulunmuştur.
DVT, bacağın ana (derin) toplardamarlarında oluşan bir pıhtıdır. Bu pıhtı yerinden koparak kan dolaşımıyla akciğerlere ulaşırsa, Pulmoner Emboli (PE – Akciğer Embolisi) adı verilen ve ani ölüme yol açabilen hayati tehlikeli bir duruma neden olur. Bu bulgular, varis tedavisini sadece semptom giderici bir prosedürden, potansiyel olarak DVT/PE’yi önleyici bir müdahaleye dönüştürmektedir.
Yüzeyel Tromboflebit (SVT) Tehlikesi: Varisli damarların içinde pıhtı oluşup o bölgenin iltihaplanması (kızarıklık, ağrı, ciltte sertlik, ısı artışı) durumuna SVT (yüzeyel flebit) denir. Bu durum asla “iyi huylu flebit” olarak geçiştirilmemelidir. SVT, DVT’nin habercisidir. Epidemiyolojik çalışmalar SVT tanısı konan hastaların yaklaşık %25’inde, o anda eş zamanlı ve sessiz bir DVT/PE bulunduğunu göstermektedir.
En ciddi risk, yüzeyel vendeki pıhtının ana damar (GSV) üzerinden derin ven sistemine (özellikle kasıktaki ana bileşkeye) doğru uzanması ve DVT’ye dönüşmesidir. Güncel uluslararası tedavi kılavuzları (CHEST), bu yaklaşımı tamamen değiştirmiştir. Eğer SVT pıhtısı derin sisteme 3 cm’den daha yakınsa, bu durum “yüksek riskli” kabul edilir ve DVT’ye ilerlemesini önlemek için en az 45 gün süreyle tam doz antikoagülan (kan sulandırıcı) tedavi gerektirir.
Varis bacakta iyileşmeyen yaralara (venöz ülser) yol açar mı?
Evet. CEAP C6 (aktif venöz ülser), KVY’nin en şiddetli, morbiditesi en yüksek (yaşam kalitesini en çok bozan) ve tedavisi en maliyetli son noktasıdır. Bu yaralar, C4b evresinde (Lipodermatoskleroz) bahsettiğimiz o beslenmesi bozulmuş, sertleşmiş, “tahta” gibi olmuş fibrotik dokunun çökmesinin (en ufak bir travmayla veya kendiliğinden) acı bir sonucudur.
Bu ülserler, kronik venöz hipertansiyonun son noktasıdır. Bu yaraların yönetimi, kompresyon tedavisi (özel basınçlı bandajlar veya yüksek basınçlı varis çorapları) ve yara bakımına dayanır. Ancak altta yatan venöz hipertansiyon (basınç) ve reflü (kaçak) düzeltilmedikçe, bu yaranın kalıcı olarak iyileşmesi mümkün değildir. İyileşse bile, altta yatan sorun devam ettiği için kısa sürede tekrarlar (rekürrens).
Bu noktada tıp pratiğini değiştiren dönüm noktası niteliğindeki bilimsel çalışmalar (NEJM’de yayınlanan EVRA çalışması gibi) bir devrim yaratmıştır.
Geleneksel yaklaşım önce kompresyonla yarayı iyileştirmek (C5’e dönüştürmek) ve sonra varis tedavisi (ablasyon) yapmaktı.
EVRA çalışması ise şunu kanıtlamıştır: Kompresyon tedavisine erken endovenöz ablasyon (örn. Radyofrekans – RFA) eklenmesi, tek başına kompresyona kıyasla ülser iyileşme süresini anlamlı düzeyde hızlandırmakta ve ülserin tekrarlama olasılığını azaltmaktadır.
Bu aktif C6 ülseri olan ve ultrasonda reflü saptanan hastaların, yara iyileşmesini beklemeden, derhal venöz ablasyon (damar kapatma) tedavisi için değerlendirilmesi gerektiği anlamına gelir.
Varis kanaması tehlikeli midir ve nasıl durdurulur?
Variköz ven rüptüründen (patlamasından) kaynaklanan spontan kanama, nadir görülmesine rağmen potansiyel olarak ölümcül bir vasküler acil durumdur.
- Mekanizma: Kronik venöz hipertansiyon, ven duvarını aşırı dilate ederken (genişletirken), üzerindeki cildi (özellikle C4b evresinde) inceltir, atrofik (zayıf) ve savunmasız hale getirir. Genellikle ayak bileği üzerindeki bu incelmiş cilt altındaki venöz “bleb”ler (kabarcıklar), minimal bir travma (gece yatakta sürtünme, kıyafete takılma, kaşıma) ile patlayabilir (rüptür).
- Kanamanın Şiddeti: Ayakta dururken venöz basınç çok yüksek olduğundan, bu kanama “nehir gibi”, fışkırır tarzda ve arteriyel kanama (atardamar) ile karıştırılabilecek kadar şiddetli olabilir.
- Acil Yönetim (Hayat Kurtarıcı İlk Yardım): Yönetim basittir ancak hayati önem taşır. Kan kaybı, “bacağı kaldırma ve bası uygulama” konusundaki başarısızlık veya panik nedeniyle ölümcül olabilir.
Doğru ilk yardım adımları şunlardır:
- Hasta derhal YATMALI (Ayakta veya oturur pozisyonda kalmamalı).
- Bacağını KALP SEVİYESİNİN ÜZERİNE KALDIRMALIDIR. (Bu basit hareket, yerçekimini lehinize çevirir, venöz basıncı anında düşürür ve kanamayı neredeyse durma noktasına getirir).
- Kanayan noktanın üzerine temiz bir bez, havlu veya gazlı bez ile DOĞRUDAN BASI UYGULAMALIDIR.
- Bacak kaldırılmış ve bası uygulanmış haldeyken acil yardım (112) çağrılmalıdır.
- Asla turnike uygulamayın.
Kesin Tedavi: Aktif kanama (veya yüksek kanama riski taşıyan bu tür damar kabarcıkları), acil vasküler uzmanı (Kalp Damar Cerrahı / Girişimsel Radyolog) sevkini gerektiren mutlak bir endikasyondur. Tekrarlamayı önlemek için acil Dupleks Ultrason ile patoloji saptanır ve altta yatan venöz reflü (kaçak) veya kanayan damar (genellikle kompresyon skleroterapisi veya ablasyon ile) derhal ve kalıcı olarak tedavi edilir.
Varis tedavisinde “yol haritası” olan Dupleks Ultrason neden şarttır?
Kalp Damar Cerrahları için Dupleks Ultrasonografi (DUS), KVY yönetiminde hem tanısal hem de prosedürel “altın standart” temel taşıdır. DUS, venöz yetmezlik tanısında tercih edilen, non-invaziv (zararsız) en değerli yöntemdir.
DUS’un rolü, sadece “varis var” demek değil tedavi stratejisini belirlemektir. Tüm girişimsel tedavi planlaması DUS ile başlar ve DUS ile biter. Ultrason olmadan invaziv tedavi planlaması yapılamaz.
DUS’un sağladığı kritik bilgiler şunlardır:
- Reflünün (kaçağın) nereden kaynaklandığı (Kasıktaki ana bileşke mi? Diz arkası bileşkesi mi? Yoksa ara bir perforan ven mi?)
- Hastalığın patofizyolojisi (Sadece kaçak mı, yoksa eşlik eden tıkanıklık mı var?)
- Tedavi edilecek ana damarın (genellikle Büyük Safen Ven – GSV veya Küçük Safen Ven – SSV) çapı, cilt altındaki derinliği ve kıvrımlılığı.
- Derin ven sisteminin DVT (pıhtı) açısından patent (açık) olup olmadığı. (Eğer derin sistem tıkalıysa, yüzeyel sistemi kapatmak tehlikeli olabilir, bu ayrım hayati önem taşır.)
DUS, sadece bir “tanı testi” değil “girişimsel prosedürün ayrılmaz bir parçasıdır”. Modern endovenöz tedaviler (EVLA, RFA, MOCA, VenaSeal) kör prosedürler değildir. Kateterin veya fiberin damar içine yerleştirilmesinden, tümesan anestezinin enjeksiyonuna ve işlemin güvenli bir şekilde sonlandırılmasına kadar her aşama, gerçek zamanlı ultrason rehberliğinde yapılır.
Varis tedavisinde “altın standart” kabul edilen termal (ısıya dayalı) yöntemler nelerdir?
CEAP C2-C6 evresindeki semptomatik hastalarda (ağrı, şişlik, kramp, yara vb. olan) DUS ile yüzeyel ven reflüsü (kaçak) saptandığında, tedavi endikasyonları karşılanır. Endovenöz Termal Ablasyon (EVTA) teknikleri—EVLA ve RFA—geleneksel cerrahi “stripping” (damarı söküp çıkarma) yönteminin yerini büyük ölçüde almıştır ve kanıta dayalı tıbbın zirvesindedir.
Bu yöntemlerin (EVLA ve RFA) ortak prensibi, “termal” (ısıya dayalı) olmalarıdır. Prensip, reflüye neden olan hastalıklı ana damarı (GSV veya SSV) içeriden ısıyla (lazer veya radyofrekans) yakarak tahrip etmek ve kapatmaktır.
Bu nedenle prosedürün ayrılmaz bir parçası tümesan anestezi uygulamasıdır. Bu venin etrafındaki fasyal planlara DUS rehberliğinde bol miktarda seyreltik lokal anestezik solüsyonu enjekte edilmesidir. Bu işlemin iki temel amacı vardır:
- Anestezi: İşlem sırasında ağrıyı ortadan kaldırır.
- Isı Kalkanı (Heat Sink): Lazer veya RF’nin ürettiği yüksek ısıyı (120°C veya daha fazla) emerek çevre dokuları (özellikle venle birlikte seyreden sinirleri) termal hasardan (parestezi – uyuşukluk) korur.
İki ana termal yöntem vardır:
- Endovenöz Lazer Ablasyonu (EVLA / EVLT): DUS rehberliğinde ven içine yerleştirilen bir lazer fiberi aracılığıyla ven duvarına lazer enerjisi verilir. Lazer enerjisi, ven duvarında ve kanda termal hasar yaratarak venin kapanmasını ve fibrozisini tetikler.
- Radyofrekans Ablasyonu (RFA) (örn. VNUS ClosureFAST): DUS rehberliğinde ven içine bir RFA kateteri yerleştirilir. Bu kateterin ucu, radyofrekans enerjisi kullanarak kontrollü bir sıcaklığa (genellikle 120°C) ısıtır. Bu kontrollü ısı, ven duvarındaki kollajenin büzüşmesine ve venin kalıcı olarak kapanmasına yol açar.
RFA, özellikle aktif venöz ülserlerin (C6) erken ablasyonla daha hızlı iyileştiğini kanıtlayan dönüm noktası EVRA çalışmasında kullanılan tedavi yöntemidir. Her iki termal yöntem de KVY tedavisinde yüksek etkinlik (%95 üzeri) ve güvenliğe sahiptir.
Varis tedavisinde “iğnesiz” (tümesan anestezi gerektirmeyen) yöntemler var mıdır?
Non-Termal Non-Tümesan (NTNT) tekniklerde geliştirilmiştir. Bu yöntemler ısı kullanmaz ve tümesan anestezi gerektirmez, bu da hasta konforunu önemli ölçüde artırır.
İki ana NTNT yöntemi öne çıkmaktadır.
- Siyanoakrilat Ablasyon (CAC) (VenaSeal / “Yapıştırıcı”)
- Mekanokimyasal Ablasyon (MOCA) (ClariVein)
Siyanoakrilat Ablasyon (VenaSeal / Yapıştırıcı): Bu yöntemde DUS rehberliğinde damar içine bir kateter yerleştirilir. Geri çekilirken, ven lümeni içine tıbbi sınıf bir “yapıştırıcı” olan N-butil siyanoakrilat (NBCA) kontrollü damlalar halinde enjekte edilir. Eş zamanlı olarak dışarıdan ultrason probu ile bası uygulanarak ven duvarları birbirine yapıştırılır. Yapıştırıcı hızla polimerize olur (katılaşır) ve veni kalıcı olarak kapatabilir. Temel avantajları; tümesan anestezi gerektirmemesi, termal sinir hasarı riski olmaması, işlem sonrası kompresyon çorabı gereksiniminin az olması ve yüksek hasta memnuniyetidir. Temel dezavantajı ise, yapıştırıcıya karşı gelişebilen flebit (ven iltihabı) reaksiyonu, geniş damarları kapatamayabilmesi ve vücutta kalıcı bir implant olarak kalmasıdır.
Mekanokimyasal Ablasyon (MOCA / ClariVein): MOCA, hibrit (karma) bir yaklaşımdır. İki etkiyi birleştirir: (1) Kateterin ucundaki özel tel, hızla dönerek (3500 rpm) venin iç duvarına (endotel) mekanik olarak hasar verir. (2) Dönen telin merkezinden eş zamanlı olarak sıvı sklerozan (ilaç) enjekte edilir. Hasar görmüş endotele temas eden sklerozan, çok daha etkili bir kimyasal kapanma sağlar. Kritik güvenlik avantajı, sinir hasarı riski taşıyan bölgeler (örn. diz arkası) için ideal olmasıdır.
En iyi sonuç için neden bazen birden fazla yöntem (kombine tedavi) gerekir?
CEAP C2-C6 hastalarında en iyi klinik ve kozmetik sonucun elde edilmesi, genellikle tek bir yönteme dayanmaz. Bu tedavinin en önemli nüanslarından biridir.
Ana truncal venin (GSV/SSV) ablasyonu (Lazer, RFA, VenaSeal veya MOCA ile), altta yatan venöz hipertansiyonu (reflüyü), yani sorunun kaynağını düzeltir.
Ancak bu işlem hastanın esas şikayeti olan ve gözle görülen, dilate varis pakelerini (tributerler / yan dallar) her zaman ortadan kaldırmaz. Kapsamlı ve tatmin edici bir tedavi, hem reflü kaynağının (ana damar) hem de görünür varislerin (yan dallar) ele alınmasını gerektirir. Bu multimodal (çoklu yöntemli) bir yaklaşımla sağlanır.
Ana truncal ablasyon tedavisine ek olarak şu tamamlayıcı yöntemler kullanılır.
- Ambulatuar Flebektomi (AP / Mikroflebektomi): Dilate varis pakelerinin üzerine yapılan milimetrik (1-2 mm) insizyonlardan (kesilerden), özel bir flebektomi kancası veya penseti ile venlerin fiziksel olarak çıkarılması işlemidir.
- Ultrason Eşliğinde Köpük Skleroterapisi (UGFS): Bir sklerozan ajanın (ilaç) hava ile karıştırılarak köpük haline getirilmesi ve DUS rehberliğinde doğrudan reflü olan yan dala veya varis pakelerine enjekte edilmesidir.
Modern venöz tedavi pratiği, en üstün klinik ve kozmetik sonuçları elde etmek için bu yöntemlerin (Truncal Ablasyon + AP ve/veya UGFS) kombine edilmesine, sıklıkla da aynı seansta (eşzamanlı) yapılmasına dayanmaktadır. 2021’de Journal of Vascular Surgery’de yayınlanan bir çalışma, bu kombine yaklaşımın klinik üstünlüğünü kanıtlamıştır: Eşzamanlı flebektomi ile kombine ablasyon yapılan hastalar, tek başına ablasyon yapılan hastalara göre klinik olarak anlamlı düzeyde daha fazla iyileşme göstermiştir.

Op. Dr. İlker Zan, damar hastalıkları ve fleboloji (varis ve toplardamar hastalıkları) alanında uzun yıllardır uzmanlaşmış bir kalp ve damar cerrahıdır. 1995–2001 yılları arasında Gaziantep Üniversitesi Tıp Fakültesi’nden mezun olmuş, ardından Dicle Üniversitesi Tıp Fakültesi Hastanesi’nde Kalp ve Damar Cerrahisi ihtisasını tamamlamıştır. 2011 yılından itibaren kapalı yöntem varis tedavileri uygulayarak, Türkiye’de bu alandaki öncü isimlerden biri olmuştur.
2019 yılında Alanya’da kurduğu Dr. Zan Varis Kliniği ile modern fleboloji uygulamalarını bölgeye kazandıran Dr. Zan, 2025 itibarıyla hizmetlerini Antalya’daki yeni kliniğinde sürdürmektedir. Kliniğinde her hastaya özel tanı ve tedavi planları sunmakta, endovenöz lazer (EVLT), radyofrekans (RF) ablasyon, köpük tedavisi, skleroterapi, CLACS ve ekoskleroterapi gibi minimal invaziv yöntemlerle ağrısız, izsiz ve kısa sürede iyileşme sağlayan çözümler sunmaktadır.
Dr. Zan, varisi yalnızca estetik bir problem olarak değil, ciddi bir damar sağlığı sorunu olarak ele almaktadır. Bilimsel, etik ve hasta odaklı yaklaşımıyla hastalarının yaşam kalitesini artırmayı hedeflemekte; Ulusal Vasküler Cerrahi Derneği ve Avrupa Damar Cerrahisi Derneği (ESVS) üyesi olarak uluslararası standartlarda tedavi hizmeti sunmaktadır.