Лазерное лечение капилляров
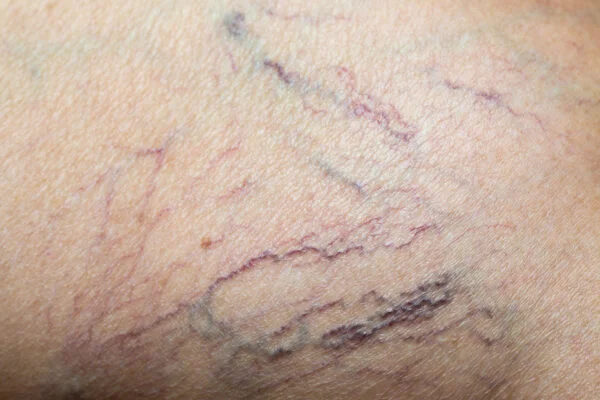

Лазерное лечение капилляров — эффективный метод устранения тонких сосудистых расширений (телеангиэктазий) на лице и ногах. Лазерная энергия, нацеливаясь на гемоглобин внутри сосуда, генерирует тепло и контролируемо повреждает его стенку. В результате сосуд закрывается, а внешний вид кожи улучшается.
При проблемах с капиллярами лазер особенно показан для поверхностных и мелких сосудов. Длина волны и уровень энергии настраиваются в зависимости от типа кожи и глубины залегания сосуда. Во время процедуры окружающие ткани защищаются, что снижает риск побочных эффектов. Лечение, как правило, проводится без анестезии и занимает мало времени.
Преимущества лазерной терапии сосудов: минимальная или отсутствующая боль во время процедуры, высокая вероятность отсутствия рубцов и быстрый возврат к социальной активности. Количество сеансов зависит от плотности сосудистой сети; обычно после нескольких процедур наблюдается заметное улучшение. После сеанса возможны лёгкая краснота или отёк, которые быстро проходят.
В послеоперационном периоде рекомендуется защита от солнца, поддержание увлажнённости кожи и отказ от воздействия высоких температур. Правильный выбор лазерной системы и проведение лечения под контролем специалиста обеспечивают устойчивый результат и высокую эстетическую эффективность. Регулярные осмотры важны для профилактики появления новых сосудов.

После завершения специализации по сердечно-сосудистой хирургии Оп. Др. Илькер Зан углубил свои знания, особенно в области флебологии и сосудистой хирургии. Он уже много лет успешно проводит безоперационные методы лечения варикозного расширения вен. После работы в различных государственных учреждениях и частных клиниках, в 2019 году он открыл собственную клинику в Аланье и продолжил лечение там. В 2025 году он продолжает свою деятельность в клинике Dr. ZAN Vein Clinic, основанной им в Анталии.
Обо мне СвязатьсяСосудистая сетка встречается гораздо чаще, чем вы думаете. У значительной части взрослого населения, особенно на ногах и лице, она проявляется в разной степени. Хотя точный механизм «выхода» сосудов на поверхность до конца не установлен, чаще всего рассматривают два главных фактора:
Повышение внутрисосудистого давления (венозная гипертензия). Клапаны в венах ног, возвращающие кровь к сердцу, со временем изнашиваются или перестают полноценно работать. Кровь начинает течь обратно (рефлюкс), давление в вене повышается. Это давление расширяет расположенные близко к поверхности кожи мелкие сосуды, делая их заметными.
Структурная слабость сосудистой стенки. У некоторых людей генетическая предрасположенность приводит к врождённой слабости венозной стенки. Гормональные изменения (беременность, менопауза, гормональная терапия) и чрезмерная инсоляция также снижают эластичность и прочность стенок.
Распространённые факторы риска:
Это принципиально важный момент нашей специализации. Капилляры на ногах — не только косметический дефект; они могут быть самым ранним и «безобидным» признаком более серьёзной скрытой венозной недостаточности (хронической венозной недостаточности, ХВН).
Перед началом лечения необходимо найти источник проблемы. Иначе вы удалите лишь поверхностные сосуды, но при сохранении источника высокого давления они быстро вернутся (рецидив). Именно это чаще всего и разочаровывает пациентов.
Поэтому перед любой терапией сосудов нижних конечностей обязательна венозная дуплексная ультрасонография (ВДУ). С её помощью мы оцениваем:
Наша цель — не просто убрать видимый капилляр, а устранить вызвавшую его гемодинамическую причину.
В лазерной терапии нет «магии» — это чистая физика. Её основа — теория селективного фототермолиза.
Проще говоря: энергия выбранного лазера нацеливается на определённый «краситель» (хромофор) внутри сосуда, селективно нагревает и закрывает его, минимально затрагивая окружающую ткань.
Три ключевых компонента лазерного лечения:
Лазер поглощается гемоглобином в эритроцитах. Поглощённая энергия превращается в тепло, которое коагулирует стенку сосуда, сужает его и приводит к стойкому закрытию.
Целевой хромофор бывает в двух формах:
Оксигемоглобин — в артериализированной красной крови (например, сосуды на лице).
Дезоксигемоглобин — в более тёмных/синюшных венах (например, на ногах).
Длина волны определяет глубину проникновения в кожу и то, какой вид гемоглобина её лучше поглощает.
Короткие длины волн (например, 532 нм): действуют поверхностно, сильно поглощаются оксигемоглобином. Подходят для тонких красных сосудов на лице.
Длинные волны (например, Nd:YAG 1064 нм): проникают на миллиметры вглубь и эффективно поглощаются дезоксигемоглобином. Необходимы для более глубоких синеватых сосудов на ногах.
Это время подачи лазера. Критично, чтобы тепло успело закрыть сосуд, не распространившись на окружающие ткани. Это зависит от термического времени релаксации (TRT). Чем больше диаметр сосуда, тем длиннее должен быть импульс. Поэтому при лечении капилляров используют длительные импульсы в миллисекундах.
Тип лазера подбирается индивидуально: по локализации, цвету и глубине сосуда, а также по фототипу кожи.
Для сосудов на лице (красные и поверхностные):
KTP-лазер (калий-титанил-фосфат, 532 нм):
Сильно поглощается оксигемоглобином.
Эффективен при поверхностных поражениях.
Чаще применяют у светлой кожи (Фицпатрик I–III).
У тёмной кожи выше риск ожога из-за поглощения меланином.
Pulsed Dye Laser (PDL, 585–595 нм):
«Золотой стандарт» для винных пятен (врождённых сосудистых мальформаций).
Также используется при лицеовых телеангиэктазиях и розацеа.
Для сосудов на ногах (синие и более глубокие):
Длинноимпульсный Nd:YAG (1064 нм):
Обеспечивает глубокое проникновение.
Незаменим для более толстых и глубоких ретикулярных вен.
Слабо поглощается меланином, поэтому наиболее безопасен и эффективен у тёмной кожи (Фицпатрик IV–VI).
Другие универсальные системы:
IPL (интенсивный импульсный свет):
Не один луч, а широкий спектр света.
Позволяет одновременно работать и с сосудистыми, и с пигментными изменениями.
Эффективен на лице, но у тёмной кожи риск поствоспалительной пигментации требует осторожности.
Один из самых частых вопросов. Ответ прост: оба метода! Лучший результат достигается их комбинацией. Выбор зависит от диаметра сосуда — существует алгоритм:
Выбор по диаметру:
Склеротерапия (пена или раствор) предпочтительнее и продуктивнее. Чем больше диаметр, тем лучше склерозант закрывает сосуд по сравнению с лазером.
Ситуации, когда лазер предпочтителен:
Оптимальная комбинированная стратегия:
Сначала устраняем возможную проблему магистральной вены (если есть). Затем склеротерапией закрываем более крупные синие «питающие» ретикулярные вены. В финале тончайшие красные сеточки очищаем черезкожным лазером. Это даёт наивысшую эффективность и стойкость результата.
Безопасность и успех зависят от подготовки. Важнейшие правила до начала терапии:
Успех процедуры во многом определяется качеством оборудования и опытом врача. Два базовых принципа техники:
Чтобы избежать ожога поверхности кожи и снизить болезненность, охлаждение обязательно. Используют:
Системы динамического охлаждения (DCD): перед импульсом распыляется криоген.
Контактное охлаждение: охлаждённое сапфировое окно аппликатора.
Нанесение охлаждающего геля.
Врач подбирает энергию (флюенс) и длительность импульса (мс) согласно диаметру и глубине сосуда и фототипу кожи. Критические моменты:
Не накладывать импульсы (избегать «стэкинга»): это вызывает перегрев и ожог. Между импульсами оставляют ~1 мм интервал.
Терапевтическая конечная точка: визуально — мгновенное побледнение, исчезновение или «спадение» сосуда (фотокоагуляция). Если раньше целью была пурпура, то с современными лазерами стремятся закрыть сосуд без синяков.
Первые недели после лечения определяют качество результата.
Сразу после: сосуды могут выглядеть темно-красными/фиолетовыми, присутствовать отёк и умеренная эритема. Важно понимать: сосуды не исчезают «мгновенно»; их угасание занимает 2–6 недель, иногда дольше.
Боль: как правило, умеренная; контролируется безрецептурными аналгетиками (чаще парацетамол).
Обязательные рекомендации:
Сразу после — 30–60 минут прогулки.
Далее — ежедневно не менее 30 минут.
Это критично для профилактики тромбоза и стимуляции кровотока.
1–3 недели избегать горячих ванн, саун, хаммамов и бассейнов.
Высокая температура вызывает вазодилатацию и ухудшает заживление.
1–2 недели не выполнять тяжёлые упражнения (бег, силовые).
Минимум 4 недели защищать зону лечения от солнца, использовать высокие SPF.
Профиль безопасности высокий, но, как и при любой процедуре, возможны побочные эффекты и осложнения. Большинство — временные, часто связаны с неверными параметрами.
Частые и обратимые:
Значимые осложнения:
Гиперпигментация: самая частая после лазера/склеротерапии; связана с отложением гемосидерина из остаточной крови в закрытом сосуде. Обычно проходит со временем либо требует коррекции средствами от пигментации.
Гипопигментация: более редкая — участки «высветления».
Чрезмерный нагрев эпидермиса может вызвать пузыри, корочки и стойкие рубцы. Почти всегда это следствие неверных настроек или наложения импульсов.
Появление тонкой сеточки новых красных капилляров вокруг зоны лечения. Нередко проходит самостоятельно, иногда требует дополнительной коррекции.
Небольшие плотные тромбы в обработанных поверхностных венах.
Если лечение капилляров проводит специалист, устраняющий и магистральную венозную недостаточность (например, ЭВЛА), долгосрочные результаты превосходны.
Закрытие магистральных вен (ЭВЛА): при осиальных венах успех через 12 месяцев достигает ~98%. Это означает устойчивое решение первопричины.
Риск рецидива: повторное «открытие» обработанного сосуда встречается редко. Однако венозная патология — генетически обусловленное и прогрессирующее состояние, поэтому со временем могут появляться новые участки недостаточности. Даже на горизонте 5 лет частота рецидивов остаётся приемлемой.
Важно понимать: лечение капилляров — это не разовая акция, а ведение хронического состояния с периодическими контрольными визитами и модификацией образа жизни. Регулярные осмотры — ключ к долгосрочному успеху.
Если капилляры на ногах беспокоят не только эстетически, но и сопровождаются следующими симптомами, обязательно обратитесь к врачу-флебологу:
Эти признаки указывают на возможную хроническую венозную недостаточность — в таком случае одного лазера будет недостаточно.
Лазер применяют на лице, по бокам носа, на ногах и в области грудной клетки — там, где часто видны тонкие сосуды. Метод эффективен для уменьшения заметности красно-фиолетовых сосудов, вызывающих эстетический дискомфорт.
Свет лазера поглощается гемоглобином, превращается в тепло и контролируемо повреждает стенку сосуда. Со временем сосуд резорбируется организмом.
Возможны лёгкое покалывание или жжение, но большинство пациентов переносит процедуру хорошо. Системы охлаждения и анестезирующие кремы повышают комфорт.
Да, кратковременные покраснение или небольшие синяки — частое явление и обычно проходят за несколько дней. Кожа быстро приобретает обычный вид.
Зависит от плотности и толщины сосудов. У большинства пациентов заметное улучшение наступает за 1–5 сеансов с интервалами 4–6 недель.
Обработанные сосуды не «возвращаются», однако в сходных зонах могут возникать новые. Снижают риск: защита от солнца, отказ от курения и регулярный уход за кожей.
В течение 24 часов избегать горячего душа, сауны и интенсивных тренировок. Использовать солнцезащитный крем и поддерживать увлажнение кожи.
Процедуру не проводят при открытых ранах, недавно загоревшей коже, приёме фотосенсибилизирующих препаратов. Во время беременности, как правило, откладывают.
После полного закрытия обработанных сосудов результат считается стойким. Однако из-за гормональных факторов и наследственности со временем могут появиться новые сосуды.
Лёгкий макияж допустим через 24 часа. Если сохраняются покраснение или раздражение, лучше подождать дольше и дать коже восстановиться.