Sklerotherapie
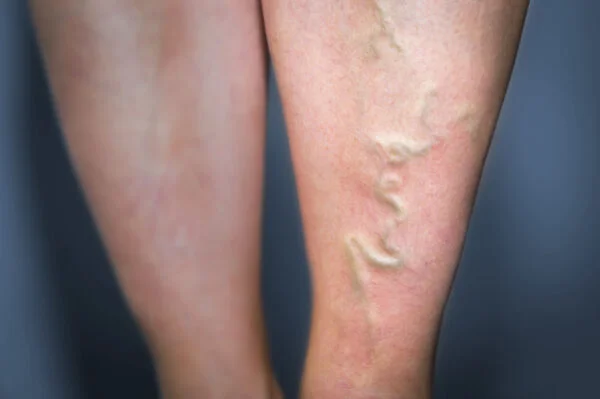

Sklerotherapie und Schaumbehandlung sind injektionsbasierte, minimalinvasive Verfahren, die Krampfadern verschließen. Ein Sklerosierungsmittel in flüssiger oder schaumiger Form wird in die Vene injiziert; durch eine kontrollierte Entzündung der Venenwand kommt es zum Verschluss des Lumens. Dadurch nimmt das Erscheinungsbild von Krampfadern ab und der Kreislauf wird reguliert.
Die Schaumsklerotherapie ist besonders wirksam bei der Behandlung mittel- und großkalibriger oberflächlicher Venen. Die Schaumform erhöht die Kontaktzeit mit der inneren Venenwand und steigert so die Wirksamkeit. Unter Ultraschallkontrolle durchgeführt, erhöht sich die Injektionsgenauigkeit und das Komplikationsrisiko sinkt. In der Regel ist keine lokale Anästhesie erforderlich.
Zu den Vorteilen der Sklerotherapie gehören eine schnelle Genesung, geringe Kosten und gute kosmetische Ergebnisse. Patientinnen und Patienten können in der Regel kurz nach der Behandlung zu ihren täglichen Aktivitäten zurückkehren. Das regelmäßige Tragen von Kompressionsstrümpfen unterstützt den Venenverschluss und erhöht die Dauerhaftigkeit der Behandlung.
In der Nachbehandlungsphase können leichte Rötungen oder Blutergüsse auftreten; diese Effekte sind jedoch vorübergehend. Regelmäßige Kontroll- und Ultraschalluntersuchungen sind wichtig, um der Entstehung neuer Krampfadern vorzubeugen. Bei Durchführung durch einen erfahrenen Arzt bietet die Sklerotherapie mit Flüssigkeit oder Schaum eine sichere und effektive Option bei venöser Insuffizienz.

Nach Abschluss seiner Facharztausbildung in Herz- und Gefäßchirurgie spezialisierte sich Op. Dr. İlker Zan insbesondere in den Bereichen Phlebologie und Gefäßchirurgie weiter. Seit vielen Jahren führt er nicht-chirurgische Krampfadernbehandlungen durch. Nachdem er in mehreren öffentlichen Einrichtungen und privaten Krankenhäusern tätig war, gründete er 2019 seine eigene Klinik in Alanya und setzte dort seine Behandlungen fort. Im Jahr 2025 bietet er seine Dienstleistungen weiterhin in der von ihm in Antalya gegründeten Dr. ZAN Venenklinik an.
Über mich KontaktZiel der Sklerotherapie ist es, die betroffene Vene dauerhaft von innen zu verschließen, indem man sie reizt – nicht sie chirurgisch zu entfernen. Dies geschieht mit einem speziellen Medikament, dem „Sklerosans“. Das Medikament wird mit einer sehr feinen Nadel direkt in die betroffene Vene eingebracht.
Das Mittel kommt mit der innersten Schicht der Vene in Kontakt – der dünnen Membran, die wir Endothel nennen. Dieser Kontakt verursacht eine beabsichtigte, kontrollierte Verletzung der Venenwand. Der Körper startet sofort einen Heilungsprozess. Dadurch verkleben die Venenwände und verschmelzen dauerhaft. Am Ende der Behandlung verwandelt sich die betroffene Vene in einen fibrösen Strang, der kein Blut mehr transportieren kann. Mit der Zeit wird dieser funktionslose Rest vom Körper resorbiert und abgebaut.
Die Medikamente, die diesen Verschluss bewirken, werden allgemein „Sklerosierungsmittel“ genannt. Sie werden je nach Wirkmechanismus in verschiedene Gruppen eingeteilt. In der modernen Praxis – und auch von europäischen Leitlinien empfohlen – werden vor allem Wirkstoffe aus der „Detergenzien“-Gruppe verwendet. Die wichtigsten Typen sind:
Die Schaumbehandlung basiert insbesondere auf Wirkstoffen aus der Detergenzien-Gruppe (POL und STS).
Die Schaumbehandlung ist einer der wichtigsten Fortschritte der Sklerotherapie. Dabei wird das flüssige Sklerosans durch Mischung mit Luft in einem bestimmten Verhältnis (typischerweise 1 Teil Medikament zu 4 Teilen Luft) in „Mikroschaum“ umgewandelt. Dies wird innerhalb von Sekunden mit einer einfachen Technik, der „Tessari-Methode“, mittels zweier Spritzen und eines Dreiwegehahns hergestellt – oder heute auch mit Geräten wie Varixio.
Warum also die Mühe, eine Flüssigkeit in Schaum zu verwandeln? Die Antwort liegt in den physikalischen Eigenschaften des Schaums.
Wenn Sie ein flüssiges Medikament in eine Vene injizieren, vermischt es sich sofort mit dem Blut und wird verdünnt. Seine Konzentration sinkt und die Wirkung nimmt ab.
Schaum hingegen ist deutlich dichter und mischt sich nicht mit Blut. Bei der Injektion wirkt er wie ein Kolben, der das Blut vor sich herschiebt und die Vene vom Blut befreit. So bleibt das Medikament unverdünnt in voller Konzentration und deutlich länger in Kontakt mit der Venenwand. Das vervielfacht die Wirksamkeit der Behandlung.
Ja – insbesondere bei bestimmten Venentypen ist der Unterschied sehr deutlich. Wissenschaftliche Studien und Metaanalysen haben diesen Unterschied eindeutig belegt.
Die Sklerotherapie ist eine vielseitige Behandlung, die für alle venösen Probleme eingesetzt werden kann – von einfachen Teleangiektasien (C1) bis zur fortgeschrittensten Form, dem venösen Unterschenkelulkus (C6). Zu den wichtigsten behandelbaren Zuständen gehören:
Dies ist eine der kritischsten Entscheidungen für den Behandlungserfolg und hängt vollständig vom Durchmesser und Typ der Zielvene ab. Internationale Leitlinien ziehen diese Unterscheidung sehr klar.
Kurz gesagt: Abgesehen von kosmetischen Besenreisern ist bei echter venöser Insuffizienz und Varikose im Bein die Schaumbehandlung die bevorzugte Methode.
Dies ist der „Goldstandard“ und eine nicht verhandelbare Regel der modernen Varizenbehandlung. Der farbkodierte Duplex-Ultraschall (DUS) ist nicht nur ein einfaches Diagnosewerkzeug, um zu prüfen „gibt es Reflux oder nicht?“ – er ist die Landkarte für den gesamten Behandlungsplan.
Man kann das Venensystem des Beins wie einen Baum betrachten. Manchmal ist die vorgewölbte Varize, die der Patient am Bein sieht, nur ein „Ast“. Das eigentliche Problem ist ein Leck in der tief liegenden „Wurzel“-Vene (meist die Vena saphena magna in Leistenhöhe), die mit bloßem Auge nicht sichtbar ist.
Was passiert, wenn der Spezialist nur den sichtbaren „Ast“ behandelt, ohne diese „Wurzel“ mittels Ultraschall zu finden? Da der Druck und der Reflux an der Wurzel fortbestehen, findet der Körper bald einen neuen „Ast“, und die Varikose tritt an anderer Stelle wieder auf.
Einer der wichtigsten Gründe für Therapieversagen und Rezidive ist genau dies: eine unzureichende Ultraschallkartierung, die die wahre Refluxquelle nicht korrekt identifiziert. In der Medizin spricht man hier von einem „taktischen Fehler“.
Der Ultraschall zeigt uns, welche Vene problematisch ist, ihren Kaliber, ihre Tiefe, wo sie beginnt und wohin sie verläuft. Unsere Behandlungsstrategie (Flüssigkeit, Schaum oder Laser?) legen wir vollständig anhand dieser Karte fest.
UGFS (Ultrasound-Guided Foam Sclerotherapy, d. h. Echosklerotherapie) ist die Standardmethode zur Behandlung tiefer, subkutaner Stämme und Seitenäste, die an der Oberfläche nicht sichtbar sind (Saphenavenen, Äste, Perforansvenen). Die einzelnen Schritte sind für die Patientinnen und Patienten sehr einfach.
Diese Methode stellt sicher, dass das Medikament an den richtigen Ort gelangt und nicht unnötig in andere Venen entweicht. Aus Sicherheitsgründen wird pro Sitzung in der Regel ein bestimmtes maximales Schaumvolumen (z. B. 10 ml) nicht überschritten.
Ja – beim richtigen Patienten angewandt, ist UGFS eine sichere, wirksame und dauerhafte Methode. Wissenschaftliche Studien zeigen auch nach 5 Jahren sehr hohe Erfolgsraten bei der Beseitigung des axialen Refluxes.
Der wichtigste Einzel faktor, der Erfolg und Dauerhaftigkeit der Schaumbehandlung beeinflusst, ist jedoch der Durchmesser der behandelten Stammvene (Saphena).
Genau deshalb ist der Ultraschall vor dem Eingriff so wichtig. Der Ultraschall beantwortet klar die Frage: „Eignet sich diese Vene für Schaum oder liefern thermische Verfahren wie Laser (EVLA) oder Radiofrequenz (RFA) ein dauerhaftes Ergebnis?“ Liegt der Venendurchmesser im idealen Bereich, kann Schaum mindestens so effektiv sein wie Laser oder Radiofrequenz – bei zugleich einfacherer Durchführung und als kosteneffiziente Erstlinienoption.
Dieser Punkt macht den größten Unterschied für die Lebensqualität der Patientinnen und Patienten. Obwohl die traditionelle Operation (Stripping der Vene) langfristig eine dauerhafte Methode ist, erfordert sie eine Voll- oder Spinalanästhesie, Schnitte, Nähte und eine längere Erholungszeit.
Die Schaumsklerotherapie (und andere moderne Methoden wie Laser/RFA) bietet patientenzentrierte Vorteile. In einer wissenschaftlichen Studie betrug die durchschnittliche Rückkehr in den Alltag und an den Arbeitsplatz 13 Tage nach der Operation, aber nur 1–2 Tage nach der Sklerotherapie.
Selbst wenn 5–10 Jahre später eine kleine „Nachbehandlung“ nötig sein kann, bevorzugen die meisten Menschen verständlicherweise eine ambulante Therapie ohne Anästhesiepflicht, nach der sie in 2 Tagen wieder im Alltag sind – statt eines chirurgischen Eingriffs mit typischerweise 13 Tagen Ausfall. Das ist der Kern eines „Shared-Decision-Making“-Prozesses.
Schaum ist deutlich potenter als Flüssigkeit. Diese stärkere Wirkung löst in der Venenwand eine ausgeprägtere Heilungs- (entzündliche) Reaktion aus. Das kann in den ersten Tagen etwas mehr Empfindlichkeit, Schmerz oder Blutergüsse verursachen als die Flüssigtherapie. Dies ist jedoch ein natürlicher, erwarteter Prozess, der anzeigt, dass die Behandlung wirkt, und wird von den meisten Patienten gut toleriert.
Interessanterweise zeigen Patientenzufriedenheitsumfragen trotz dieser anfänglich vorübergehenden Beschwerden, dass die Schaumtherapie deutlich höher bewertet wird als die Flüssigtherapie. Der Grund ist einfach: Die Patientinnen und Patienten bevorzugen ein klareres, dauerhafteres Ergebnis mit weniger Sitzungen – auch wenn anfangs kurzzeitig mehr Beschwerden auftreten.
Die Sklerotherapie ist im Allgemeinen ein sicheres Verfahren. Schwere Komplikationen sind äußerst selten. Die häufigsten Nebenwirkungen sind in der Regel vorübergehend, harmlos und auf das Behandlungsgebiet begrenzt. Dazu gehören:
Unter diesen ist die „Hyperpigmentierung“ – also die Verfärbung – die häufigste kosmetische Beschwerde. Sie entsteht durch Eisen- (Hämosiderin-) Ablagerung infolge des Abbaus von in der verschlossenen Vene eingeschlossenem Blut. Es handelt sich nicht um eine Verbrennung. Die Verfärbung klingt in der Regel innerhalb von 6–12 Monaten ab, wenn der Körper sie allmählich abbaut; selten kann sie bestehen bleiben.
Die oberflächliche Thrombophlebitis (Venenverhärtung) ist tatsächlich Teil der Behandlung – eine Reaktion aufgrund der Gerinnselbildung in der verschlossenen Vene; der Körper resorbiert sie im Laufe der Zeit. Schwere Risiken wie Gewebenekrose (Hautulkus) oder tiefe Venenthrombose (TVT) sind sehr, sehr selten.
Dies ist eine seltene, aber bekannte Besonderheit der Schaumtherapie. Ein sehr kleiner Prozentsatz der Patienten kann innerhalb der ersten Minuten nach dem Eingriff (meist 5–15 Minuten) bestimmte vorübergehende Symptome verspüren. Dazu gehören:
Ursache ist eine „paradoxe Embolie“. Etwa ein Viertel der Allgemeinbevölkerung hat eine kleine angeborene Öffnung zwischen rechtem und linkem Vorhof des Herzens, das sogenannte persistierende Foramen ovale (PFO), das meist harmlos ist.
Wenn Schaum injiziert wird, gelangen die darin enthaltenen Mikro-Luftblasen über das Venensystem in die rechte Herzhälfte und würden normalerweise in die Lunge gelangen, wo sie sicher resorbiert und abgeatmet werden. Bei Personen mit PFO können einige dieser Bläschen jedoch durch diese Öffnung in die linke Herzhälfte (die arterielle Seite) gelangen. Von dort können sie Arterien erreichen, die das Gehirn versorgen, und die oben genannten vorübergehenden Symptome auslösen.
Diese Symptome sind fast immer vollständig vorübergehend und hinterlassen keine bleibenden Schäden. Aufgrund dieses Risikos ist es wichtig, Patientinnen und Patienten vor dem Eingriff nach einer Anamnese von „Migräne mit Aura“ zu fragen.
Es gibt Situationen, in denen die Behandlung nicht geeignet ist. Diese werden in absolute und relative Kontraindikationen unterteilt.
Absolute Kontraindikationen:
Relative Situationen mit erforderlicher Risiko-Nutzen-Abwägung:
Die Nachsorge ist mindestens so wichtig wie der Eingriff selbst, um den Erfolg zu sichern. Der Ablauf ist sehr einfach und dreht sich um zwei Grundregeln:
Kompression (Kompressionsstrümpfe): Unmittelbar nach dem Eingriff wird ein Kompressionsverband oder -strumpf am Bein angelegt. Ziel ist es, auf die verklebte Vene von außen Druck auszuüben, sie geschlossen zu halten, ein erneutes Füllen mit Blut zu verhindern und das Re-Kanalisation srisiko zu reduzieren. Er verringert zudem Schmerzen und Ödeme nach dem Eingriff. In der Regel wird empfohlen, ihn tagsüber etwa 7 Tage zu tragen – je nach Protokoll.
Mobilisation (Gehen): Patientinnen und Patienten werden ermutigt, direkt nach dem Eingriff aufzustehen und zu gehen. Gehen aktiviert die Wadenmuskelpumpe, beschleunigt den Blutfluss und beugt Thromboserisiken vor. Längeres Liegen oder regungslanges Stehen wird vermieden.
Sklerotherapie und Schaumbehandlung werden in der Regel bei Besenreisern, retikulären Venen und kleinen oberflächlichen Varizen eingesetzt. Die Behandlung verschließt die Venenwand und leitet den Blutfluss in gesunde Venen um.
Leichte Blutergüsse, Rötungen oder Schwellungen können einige Tage nach der Behandlung anhalten. Dies ist ein normaler Heilungsprozess im Zusammenhang mit dem Venenverschluss und klingt in der Regel von selbst ab.
Da hormonelle Veränderungen während der Schwangerschaft das Venensystem beeinflussen, wird die Sklerotherapie in der Regel bis nach der Entbindung verschoben. In der Stillzeit kann sie mit ärztlicher Zustimmung durchgeführt werden.
Heiße Bäder, Sauna und intensive körperliche Betätigung sollten in den ersten 24 Stunden nach der Behandlung vermieden werden. Das Tragen von Kompressionsstrümpfen beschleunigt die Erholung und hilft, neuen Venenerweiterungen vorzubeugen.
Behandelte Venen verschließen sich dauerhaft, es können jedoch neue Krampfadern entstehen. Daher sind ein gesunder Lebensstil, Bewegung und Gewichtskontrolle wichtig für den langfristigen Erfolg.
In der Regel ist die Rückkehr zu normalen Aktivitäten am selben Tag möglich. Allerdings wird empfohlen, einige Tage lang langes Stehen und intensive körperliche Belastungen zu vermeiden.
Nicht empfohlen bei Personen mit TVT in der Vorgeschichte, bei aktiven Infektionen oder während der Schwangerschaft. Die Eignung muss stets durch eine ärztliche Bewertung festgestellt werden.
Leichte Schmerzen, Brennen oder ein Spannungsgefühl sind normal. Linderung bringen kalte Umschläge und vom Arzt empfohlene Cremes. Bei selten starken Schmerzen wenden Sie sich an Ihren Arzt.
Besenreiser verschwinden in der Regel innerhalb weniger Wochen. Bei größeren Venen können vollständige Ergebnisse 1–3 Monate dauern. Das Hautbild verbessert sich schrittweise nach der Behandlung.
Regelmäßige Bewegung, das Vermeiden von langem Stehen und das Tragen von Kompressionsstrümpfen senken das Risiko neuer Krampfadern. Auch die Gewichtskontrolle ist wichtig.