Echosklerotherapie
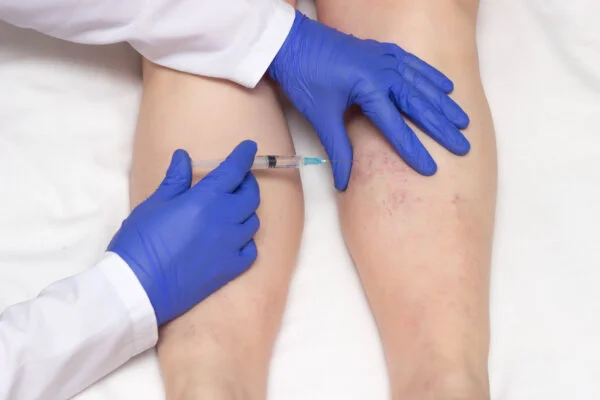

Die Echo-Sklerotherapie ist eine Behandlung von Krampfadern, die unter Ultraschallkontrolle durchgeführt wird. Bei dieser Technik wird ein starkes Sklerosierungsmittel mithilfe von Ultraschallbildgebung direkt in die Zielvene injiziert. Ziel ist es, eine kontrollierte Entzündungsreaktion in der Venenwand zu erzeugen, um das Lumen des Gefäßes zu verschließen. Auf diese Weise werden das Erscheinungsbild und die Symptome von Krampfadern deutlich reduziert.
Bei Patienten, bei denen ein Reflux im tiefen oder oberflächlichen Venensystem festgestellt wird, bietet die Echo-Sklerotherapie eine minimalinvasive Alternative zur Operation. Dank der Ultraschallführung während des Eingriffs wird die Injektionsgenauigkeit erhöht und das Risiko von Komplikationen minimiert. Die Behandlung erfolgt in der Regel ambulant und erfordert keine Anästhesie.
Zu den Vorteilen der Echo-Sklerotherapie gehören eine schnelle Genesung, geringe Kosten und kosmetisch zufriedenstellende Ergebnisse. Wenn das Sklerosierungsmittel in Schaumform verwendet wird, verlängert sich die Kontaktzeit mit der Venenwand, was die Wirksamkeit erhöht. Das Tragen von Kompressionsstrümpfen nach dem Eingriff unterstützt den Behandlungserfolg.
In der Zeit nach der Behandlung können kurzfristig Rötungen oder Druckempfindlichkeit auftreten; diese Nebenwirkungen sind jedoch in der Regel vorübergehend. Durch regelmäßige Ultraschallkontrollen werden der Verschluss der Vene und die Entwicklung eines neuen Refluxes überwacht. Wenn die Echo-Sklerotherapie von einem erfahrenen Arzt bei geeigneter Patientenauswahl durchgeführt wird, bietet sie eine hohe Erfolgsrate.

Nach Abschluss seiner Facharztausbildung in Herz- und Gefäßchirurgie spezialisierte sich Op. Dr. İlker Zan insbesondere in den Bereichen Phlebologie und Gefäßchirurgie weiter. Seit vielen Jahren führt er nicht-chirurgische Krampfadernbehandlungen durch. Nachdem er in mehreren öffentlichen Einrichtungen und privaten Krankenhäusern tätig war, gründete er 2019 seine eigene Klinik in Alanya und setzte dort seine Behandlungen fort. Im Jahr 2025 bietet er seine Dienstleistungen weiterhin in der von ihm in Antalya gegründeten Dr. ZAN Venenklinik an.
Über mich KontaktDas Hauptziel dieser Behandlung besteht darin, eine erweiterte, funktionsgestörte Krampfader, die einen Rückfluss (Reflux) aufweist, von innen zu verschließen, anstatt sie chirurgisch zu entfernen. Hierfür wird ein spezielles Medikament namens „Sklerosans“ verwendet.
Dieses Medikament wirkt wie ein Reinigungsmittel; indem es die Proteinstruktur der Endothelschicht, die die Innenseite der Vene auskleidet, zerstört, erzeugt es eine kontrollierte chemische Verletzung. Der Körper nimmt dies als „Wunde“ wahr und startet sofort einen Reparaturprozess. Dieser Prozess bewirkt zunächst eine Kontraktion der Vene, dann das Aneinanderhaften der Wände und schließlich deren Umwandlung in dauerhaftes Bindegewebe, das als „Fibrose“ bezeichnet wird. Der Blutfluss wird dann automatisch auf benachbarte gesunde Venen umgeleitet.
In der Vergangenheit wurde die Sklerotherapie nur mit der flüssigen Form des Medikaments durchgeführt. Dies war jedoch insbesondere bei großen, unter hohem Druck stehenden Hauptvenen (z. B. den Stammvenen) nicht sehr erfolgreich. Der Grund dafür ist, dass sich die Flüssigkeit schnell mit dem Blut in der Vene vermischt, verdünnt (ihre Konzentration verringert) und rasch neutralisiert wird.
Die „Schaumform“ war ein echter Durchbruch in dieser Behandlung. Durch Mischen des Medikaments mit Luft oder speziellen Gasen mithilfe einer bestimmten Technik (der Tessari-Methode) wird ein dichter Mikroschaum erzeugt. Dieser Schaum hat gegenüber der Flüssigkeit enorme Vorteile:
Das „Echo“ (Ultraschall) im Namen der Behandlung ist ihr wichtigster Bestandteil. Man kann sich den Ultraschall als unsere „Augen“ bei diesem Verfahren vorstellen. Ohne Ultraschall wäre die Durchführung der Schaumtherapie in tiefer liegenden Hauptvenen einem Blindflug gleichzusetzen und könnte äußerst riskant sein.
Der Ultraschall hat in dieser Behandlung vier Funktionen.
In der modernen Krampfaderbehandlung gibt es kein „Einheitsverfahren“ mehr. Thermische Methoden wie Laser (EVLA) und Radiofrequenz (RFA) liefern insbesondere bei Stammveneninsuffizienz (große und kleine Saphena) hervorragende Langzeitergebnisse. Die Leitlinien der Europäischen Gesellschaft für Gefäßchirurgie (ESVS) von 2022 empfehlen diese thermischen Methoden auch als Erstwahl für die Behandlung der Stammvenen.
Die Echo-Sklerotherapie ist jedoch nicht von dieser Gleichung ausgeschlossen. Im Gegenteil – in vielen Situationen, in denen Laser oder Radiofrequenz unzureichend, ungeeignet oder allein nicht ausreichend sind, stellt sie eine „primäre“ Behandlungsoption oder eine ergänzende „Problemlöser“-Therapie dar.
Situationen, in denen die Echo-Sklerotherapie die erste Wahl ist:
Ja – das ist tatsächlich eine der stärksten und wirksamsten Indikationen für die Echo-Sklerotherapie. Das fortgeschrittenste Stadium (C6) der „chronischen venösen Insuffizienz“ beinhaltet nicht heilende Wunden (venöse Ulzera) am Unterschenkel. Das größte Hindernis für die Heilung ist ein übermäßig hoher Venendruck an der Ulkusstelle.
Die Ursache für diesen hohen Druck sind oft „insuffiziente Perforansvenen“. Dabei handelt es sich um kurze Verbindungsvenen zwischen dem oberflächlichen und dem tiefen System. Während sie normalerweise das Blut in eine Richtung – von oberflächlich zu tief – leiten sollten, erlauben defekte Klappen den Rückfluss (von tief zu oberflächlich) – also zurück in den Bereich des Ulkus.
Die gezielte Echo-Sklerotherapie dieser Perforansvenen kann die Heilung des Ulkus erheblich beschleunigen. Eine hochwertige wissenschaftliche Studie (Level 1) hat dies eindeutig gezeigt. In der Studie wurden Patienten mit venösen Ulzera in zwei Gruppen eingeteilt:
Die Ergebnisse waren bemerkenswert.
Diese Ergebnisse belegen, dass die Schaumbehandlung der Perforansvenen eine hochwirksame, gezielte Intervention ist, die den lokalen Venendruck schnell senkt und dadurch die Ulkusheilung beschleunigt.
Ja, absolut. Aufgrund ihrer minimalinvasiven Natur ist die Echo-Sklerotherapie eine Erstlinientherapie für bestimmte Patientengruppen.
Zum Beispiel ist sie bei Patienten mit schweren Herz-, Lungen- oder Nierenerkrankungen, bei denen eine Vollnarkose riskant oder eine Operation nicht möglich ist, eine „besonders nützliche“ und sichere Option.
Ebenso ist sie bei adipösen Patienten, bei denen ein chirurgischer Zugang schwierig sein kann, eine wirksame Alternative unter Ultraschallkontrolle.
Der Vorteil der Echo-Sklerotherapie gegenüber Laser (EVLA) oder Radiofrequenz (RFA) liegt nicht in einer höheren Langzeitbeständigkeit (Laser/RF sind bei Stammvenen langlebiger), sondern darin, dass das Verfahren selbst wesentlich einfacher, komfortabler und vielseitiger ist.
Für Patienten ergeben sich daraus folgende Vorteile:
Obwohl die Echo-Sklerotherapie äußerst sicher ist, gibt es wie bei jedem medizinischen Eingriff Situationen, in denen sie nicht durchgeführt werden sollte. Die europäischen Leitlinien zur Sklerotherapie definieren diese klar.
Es gibt zwei Gruppen von Kontraindikationen:
Akute tiefe Venenthrombose (TVT) oder Lungenembolie zum Zeitpunkt der Behandlung.
Aktive Infektion oder Wunde im zu behandelnden Beinbereich.
Bettlägerige Patienten mit anhaltender Immobilität.
Schaumspezifisch: Vorhandensein eines bekannten, symptomatischen „Rechts-Links-Shunts“ (Persistierendes Foramen ovale – PFO). Dies ist eine Öffnung zwischen den Vorhöfen, durch die Schaumblasen ins Gehirn gelangen können.
Relative Kontraindikationen (individuelle Risiko-Nutzen-Abwägung erforderlich):
Schaumspezifisch: Auftreten vorübergehender Sehstörungen, schwerer Migräneattacken oder neurologischer Symptome nach einer früheren Schaumbehandlung.
Die Antwort hängt davon ab, welche Vene behandelt wird und über welchen Zeitraum man betrachtet.
Kurz- und mittelfristig (1–2 Jahre) ist die Echo-Sklerotherapie sehr erfolgreich. Studien zeigen Verschlussraten der Hauptvenen (GSV) von etwa 85–90 % nach einem Jahr. Der Erfolg ist bei Seitenästen und Rezidivvenen noch höher. Verbesserungen der Lebensqualität und Symptomlinderung (Schmerzen, Krämpfe, Schwellungen) sind ebenso deutlich.
Langfristig (nach 5 Jahren und mehr) sind Laser- und Radiofrequenzmethoden insbesondere für Stammvenen wissenschaftlich nachweislich langlebiger. In einer großen randomisierten 5-Jahres-Studie lag die Verschlussrate nach 5 Jahren bei 93 % für Laser (EVLA) gegenüber 64 % für Echo-gestützte Schaumsklerotherapie (UGFS) (p = .001).
Das bedeutet jedoch nicht, dass die Echo-Sklerotherapie eine schlechte Methode ist. Es legt vielmehr folgende Strategie nahe: Wenn die Stammvene gerade und für den Laser geeignet ist, sollte der Laser wegen seiner Langzeitbeständigkeit bevorzugt werden. Da jedoch die meisten Patienten auch Seitenäste haben, die mit dem Laser nicht behandelt werden können, ist der Schaum dort unverzichtbar.
Wenn die Vene für den Laser ungeeignet ist (geschlängelt, rezidivierend, oberflächlich usw.), bleibt die Schaumtherapie – mit einer 5-Jahres-Erfolgsrate von 64 % – eine ausgezeichnete Option. Die restlichen 36 % (oft nur Teilwiedereröffnungen) können meist problemlos mit einer einfachen Nachbehandlung korrigiert werden – auch noch Jahre später.
Wenn die Vene für den Laser ungeeignet ist (geschlängelt, rezidivierend, oberflächlich usw.), bleibt die Schaumtherapie – mit einer 5-Jahres-Erfolgsrate von 64 % – eine ausgezeichnete Option. Die restlichen 36 % (oft nur eine teilweise Wiedereröffnung statt einer vollständigen Rekanalisation) können in der Regel problemlos mit einer einfachen zusätzlichen Sitzung selbst nach fünf Jahren erneut behandelt werden.
Das Sicherheitsprofil ist sehr hoch. Die große Mehrheit der Nebenwirkungen sind vorübergehende, lokale und harmlose Reaktionen. Schwere Komplikationen sind äußerst selten.
Häufige (10–30 %) und vorübergehende Nebenwirkungen:
Seltene (< 1 %) systemische Nebenwirkungen:
Diese hängen fast ausschließlich mit den Gasblasen im Schaum (nicht mit dem Medikament selbst) zusammen, die in den Kreislauf gelangen. Besonders bei Menschen mit PFO können Mikroblasen in die Hirnzirkulation übertreten.
Fast alle diese Symptome verschwinden innerhalb von 5–15 Minuten spontan ohne Folgen. Neurologische Ereignisse wie transitorische ischämische Attacken (TIA) sind äußerst selten. Das Risiko einer tiefen Venenthrombose (TVT) liegt deutlich unter 1 %.
Diese seltenen Risiken werden durch die Einhaltung einfacher, aber strenger Regeln minimiert. Eine erfahrene Hand folgt stets diesen Sicherheitsprotokollen:
Die Nachbehandlung mit Kompression (Bandage oder Strümpfe) ist ein Standardbestandteil der Therapie. Es besteht jedoch kein klarer Konsens darüber, wie lange sie getragen werden sollten, und die wissenschaftliche Evidenz ist begrenzt.
Während früher längere Tragezeiten empfohlen wurden, ist der heutige Trend, die Dauer zu verkürzen. Die ESVS-Leitlinien von 2022 haben die Empfehlung zur Kompression nach Stammvenenbehandlung aufgrund schwächerer Evidenz herabgestuft.
Die allgemein anerkannte moderne Praxis besteht darin, nach dem Eingriff 24–48 Stunden zu bandagieren und anschließend etwa eine Woche lang (tagsüber) Kompressionsstrümpfe zu tragen. Ziel ist es, das Zusammenhaften der Venenwände zu unterstützen und Schmerzen durch oberflächliche Phlebitis zu reduzieren. Es gibt keine starke wissenschaftliche Evidenz dafür, dass längeres Tragen zusätzliche Vorteile bringt.
Die Echo-Sklerotherapie ist eines der vielseitigsten, flexibelsten und unverzichtbarsten Werkzeuge in der modernen Behandlung der venösen Insuffizienz.
Sie ist keine Wundermethode, die jede Krampfader allein behandeln kann, aber sie ist eine hervorragende „ergänzende“ und „lösungsorientierte“ Option, wo andere Methoden (Laser, Radiofrequenz) nicht geeignet oder nicht einsetzbar sind.
Die Rolle der Echo-Sklerotherapie in der modernen Krampfaderbehandlung lässt sich wie folgt zusammenfassen:
Da sie kosteneffizient, sicher und ohne Anästhesie im Praxisumfeld durchgeführt werden kann, ist die Echo-Sklerotherapie eine unschätzbare Behandlungsoption für Patienten und Ärzte.
Die Echo-Sklerotherapie ist eine Behandlung von Krampfadern unter Ultraschallkontrolle. Sie wird bei tief liegenden oder nicht sichtbaren Venenerweiterungen angewendet und ist besonders wirksam bei Venen, die mit konventioneller Schaumsklerotherapie nicht erreicht werden können.
Während des Eingriffs wird die betroffene Vene mit einem Ultraschallgerät dargestellt. Mit einer feinen Nadel wird ein Sklerosierungsmittel in die Vene injiziert. Dieses Mittel verschließt die Venenwand, stoppt den Blutfluss, und die Vene verschwindet allmählich.
Ja. Die Schaumsklerotherapie wird bei oberflächlicheren Venen angewendet, während die Echo-Sklerotherapie unter Ultraschallkontrolle zur Behandlung tiefer oder verbindender Venen eingesetzt wird. Dadurch ist die Behandlung gezielter und sicherer.
Patienten können in der Regel unmittelbar nach dem Eingriff gehen. Leichte Blutergüsse, Verhärtungen oder Juckreiz können auftreten, verschwinden aber innerhalb weniger Tage. Die vollständige Genesung erfolgt innerhalb von 2–4 Wochen.
Ja, das Tragen von Kompressionsstrümpfen wird im Allgemeinen für etwa eine Woche nach dem Eingriff empfohlen. Dies unterstützt den Venenverschluss und reduziert das Risiko von Komplikationen.
Die behandelte Vene verschließt sich dauerhaft, aber neue Krampfadern können an anderen Stellen entstehen. Regelmäßige Nachkontrollen und Lebensstiländerungen sind wichtig für den langfristigen Erfolg.
Heiße Bäder, Saunen oder langes Stehen sollten nach dem Eingriff vermieden werden. Tägliches Gehen fördert die Durchblutung und beschleunigt die Genesung.
Der Eingriff ist in der Regel nahezu schmerzfrei. Abgesehen vom kurzen Einstich der feinen Nadel gibt es keine nennenswerte Beschwerden.
Vorübergehende Blutergüsse, leichte Verhärtungen oder Hautverfärbungen können auftreten. In seltenen Fällen können oberflächliche Gerinnsel oder allergische Reaktionen entstehen, die jedoch leicht behandelbar sind.
Die Echo-Sklerotherapie wird nicht während der Schwangerschaft, bei Gerinnungsstörungen oder aktiven Infektionen empfohlen. Vor der Behandlung sollte stets eine Venenkartierung erfolgen.