RFA-Behandlung der Perforansvenen
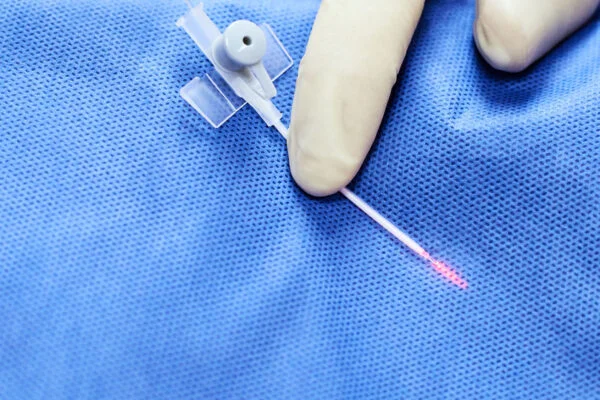

Die RFA-Behandlung von Perforansvenen ist eine minimalinvasive Methode, die darauf abzielt, insuffiziente Perforansvenen bei chronischer Venenschwäche zu verschließen. Mit Radiofrequenzenergie wird die Venenwand erhitzt und gezielt verödet, wodurch Reflux verhindert wird. Auf diese Weise sinkt der Venendruck und die Symptome bessern sich deutlich.
Die RFA-Anwendung bei Perforansinsuffizienz ist insbesondere bei venösen Ulzera und Hautpigmentveränderungen eine wirksame Lösung. Der Eingriff erfolgt unter Ultraschallkontrolle und in lokaler Anästhesie. Sobald die Vene verschlossen ist, wird der Rückfluss in den oberflächlichen Venen verhindert und der Heilungsprozess beschleunigt.
Zu den Vorteilen der Radiofrequenzablation zählen eine niedrige Komplikationsrate, kurze Erholungszeit und der Erhalt eines guten kosmetischen Ergebnisses. Im Vergleich zur offenen Operation verursacht sie weniger Gewebetrauma. Patientinnen und Patienten werden in der Regel am selben Tag entlassen und können rasch in den Alltag zurückkehren.
In der Nachsorge nach RFA sind das Tragen von Kompressionsstrümpfen und regelmäßige Duplexsonographie-Kontrollen wichtig. So wird die Dauerhaftigkeit des Venenverschlusses gesichert und der Entstehung neuen Refluxes vorgebeugt. Eine geeignete Patientenauswahl und eine erfahrene Ärztin/ein erfahrener Arzt sind die Schlüsselfaktoren für den Behandlungserfolg.

Nach Abschluss seiner Facharztausbildung in Herz- und Gefäßchirurgie spezialisierte sich Op. Dr. İlker Zan insbesondere in den Bereichen Phlebologie und Gefäßchirurgie weiter. Seit vielen Jahren führt er nicht-chirurgische Krampfadernbehandlungen durch. Nachdem er in mehreren öffentlichen Einrichtungen und privaten Krankenhäusern tätig war, gründete er 2019 seine eigene Klinik in Alanya und setzte dort seine Behandlungen fort. Im Jahr 2025 bietet er seine Dienstleistungen weiterhin in der von ihm in Antalya gegründeten Dr. ZAN Venenklinik an.
Über mich KontaktDie chronische Venenerkrankung (CVD) ist, einfach ausgedrückt, eine anhaltende Druckerhöhung (venöse Hypertonie) in den Beinvenen. Dieser dauerhaft hohe Druck stört die Struktur der Venenwand, führt zu einer Erweiterung und dazu, dass sich die Klappen nicht mehr vollständig schließen.
In fortgeschrittenen Krankheitsstadien (CEAP C5–C6), also im Stadium abgeheilter oder aktiver Wunden (venöses Ulkus), spielen diese „insuffizienten Perforansvenen“ (IPVs) eine entscheidende Rolle. Man kann sie sich als „defekte Notausgänge“ zwischen dem tiefen und dem oberflächlichen System vorstellen. Während sie normalerweise nur in eine Richtung (nach innen) funktionieren sollten, versagen diese „Türen“ bei übermäßig erhöhtem Druck im tiefen System und öffnen sich in die entgegengesetzte Richtung (nach außen).
In dieser Situation wird das im Muskel erzeugte Hochdruckblut (vor allem beim Gehen) über diese defekten Perforansvenen direkt in das unter der Haut liegende oberflächliche System „wie mit einem Hochdruckstrahl“ eingespült. Dies verursacht einen starken, zerstörerischen Druck in den subkutanen Geweben, insbesondere am unteren–inneren Unterschenkel, in dem um den Knöchel gelegenen Bereich, der als „gaiter zone“ bezeichnet wird.
Die Folgen dieses hohen Drucks sind gravierend. Die Gefäßpermeabilität nimmt zu und rote Blutkörperchen beginnen aus den Gefäßen auszutreten. Der Körper kann das Eisen (Hämosiderin) aus diesen ausgetretenen Zellen nicht beseitigen; es lagert sich unter der Haut ab und lässt das Areal dauerhaft braun-violett erscheinen – fast wie „Rost“. Dieser ständige Druck und die Leckage beeinträchtigen die Hauternährung und lösen eine chronische Entzündungsreaktion aus. Die Haut wird härter, dicker und verliert an Elastizität (Lipodermatosklerose, C4b). Dies ist ein Vorbote venöser Ulzera (aktiver Wunden), die schon bei minimalem Trauma oder spontan entstehen können.
Der „Goldstandard“ zur Diagnose einer Perforansinsuffizienz ist der Farbduplex-Ultraschall (DUS) (Farb-Dopplersonographie). Über die reine Darstellung der Venenstruktur hinaus liefert dieses Verfahren eine dynamische „Flusskarte“, die Richtung, Geschwindigkeit und Volumen des Blutflusses zeigt.
Traditionell gab es bestimmte Kriterien, nach denen eine Perforansvene als „insuffizient“ oder „defekt“ definiert wurde.
In der modernen Venentherapie – insbesondere bei fortgeschrittener Erkrankung (C5–C6, also Ulkusstadium) – ist jedoch ein Faktor weit wichtiger als starre Zahlen: die Lokalisation.
Evidenzbasierte Daten zeigen: Selbst wenn eine Perforansvene dünner als 3 mm ist, gilt sie als klinisch „relevant“ und behandlungsbedürftig, wenn sie direkt unter dem Bett eines aktiven venösen Ulkus mündet (also unmittelbar darunter) oder auffällige Varizen in diesem Bereich speist.
Mit anderen Worten: In fortgeschrittenen Stadien wird die Entscheidung weniger durch den Durchmesser in Zentimetern bestimmt als durch die Beziehung der Vene zum Ulkus und ihren hämodynamischen Einfluss (den erzeugten Druck) auf dieses Areal. Ziel der Behandlung ist es, das spezifische „Hochdruck-Leck“ zu identifizieren und zu beseitigen, das die Ulkusheilung verhindert.
Die primäre klinische Begründung für einen Eingriff an Perforansvenen ist es, Hautschäden (Pigmentierung, Induration), die durch fortgeschrittene Venenerkrankung verursacht werden, aufzuhalten bzw. zu verbessern und vor allem die Heilung aktiver venöser Ulzera (C6) zu beschleunigen.
Wenn ein Patient sowohl in einer großen Stammvene (z. B. V. saphena) als auch in Perforansvenen Reflux aufweist, beginnt die Behandlung typischerweise mit dem Verschluss der großen oberflächlichen Stammvene. Heilen „hartnäckige“ (therapierefraktäre) Ulzera trotz dessen nicht ab oder zeigt der Ultraschall eindeutig, dass das Ulkus direkt von einer Perforansvene gespeist wird, wird die Ablation (der Verschluss) dieser Perforansvene zu einem entscheidenden Baustein. Leitlinien halten ebenfalls ausdrücklich fest, dass hämodynamisch relevante – d. h. refluxierende und ursächliche – IPVs behandelt werden sollten.
Früher war die traditionelle chirurgische Methode zur Behandlung dieser defekten Perforansvenen die „Subfasziale Endoskopische Perforanschirurgie“ (SEPS). Unter Allgemeinanästhesie wurden Instrumente und eine Kamera über Schnitte im Bein eingebracht, um diese Venen unter der Faszie (Muskelscheide) aufzusuchen und zu unterbinden oder zu durchtrennen.
Dieser Ansatz führte jedoch zu einem ernsthaften Dilemma. Während Leitlinien sagen „Behandeln Sie diese Venen“, stellen sie zugleich klar, dass SEPS – die traditionelle chirurgische Methode – gerade bei denjenigen, die sie am dringendsten benötigen (fortgeschrittenes Stadium C5–C6), aufgrund „hoher Risiken“ (Morbidität) „nicht durchgeführt werden sollte“.
Warum? Weil SEPS eine Operation mit „hoher Komplikationsrate“ ist. Bei diesen Patientinnen und Patienten ist die Haut bereits geschädigt, infektanfällig und schlecht ernährt; große chirurgische Schnitte können zu Wundheilungsstörungen, schweren Infektionen und langen Krankenhausaufenthalten führen.
Dies schuf für Behandelnde eine „Therapielücke“: Es gibt eine zu behandelnde Pathologie (IPV-Insuffizienz), aber die herkömmliche Operationsmethode (SEPS) ist inakzeptabel riskant.
Genau hier kommen minimalinvasive endovenöse (intravaskuläre) Verfahren wie die perkutan, ultraschallgesteuert durchgeführte Radiofrequenzablation (RFA) ins Spiel.
Die RFA erreicht die Ziele der Leitlinien, indem sie die Ziel-IPV präzise verschließt – ohne die mit SEPS verbundenen Operationsrisiken (große Schnitte, Risiken der Allgemeinanästhesie, hohes Infektionsrisiko).
Dieses Verfahren löst das Problem nicht durch einen chirurgischen Schnitt von „außen“, sondern indem thermische Energie „von innen“ über einen Nadeleinstich eingebracht wird. Das ist insbesondere für Ulkuspatienten mit beeinträchtigter Hautintegrität ein Meilenstein, da der zugrunde liegende Druck ohne zusätzliche Hauttraumata beseitigt wird. Der Eingriff kann meist in lokaler Anästhesie und ohne stationären Aufenthalt erfolgen.
Die RFA oder Laserablation von Perforansvenen erfordert eine spezielle Technik, die sich von der standardmäßigen „segmentalen“ Ablation der großen oberflächlichen Stammvenen (Saphenen) unterscheidet. Der gesamte Eingriff erfolgt unter kontinuierlicher Ultraschallkontrolle. Diese Methode wird als „Spot-Welding“-Technik bezeichnet.
Zugang
Die betroffene, fehlerhafte Perforansvene wird per Ultraschall identifiziert. Nach Hautdesinfektion wird die Vene perkutan mit einer feinen Nadel punktiert. Über diese Nadel wird ein spezielles RFA-Instrument (Stylet) in die Vene vorgeschoben.
Dies ist der wichtigste Sicherheitsschritt. Die aktive Heizspitze des Stylets wird äußerst sorgfältig positioniert, um thermische Verletzungen des tiefen Venensystems (große tiefe Venen) zu vermeiden. Die ideale Position ist, die Spitze innerhalb der Perforans selbst zu belassen, 2,0 bis 3,0 mm von der Außenwand der tiefen Vene entfernt. Dieser „Sicherheitsabstand“ verhindert eine Wärmeeinwirkung auf das tiefe System.
Nach korrekter Positionierung des Stylets wird unter Ultraschallsicht eine spezielle Flüssigkeit (meist Kochsalzlösung mit verdünntem Lidocain) in das perivenöse Gewebe um das Stylet infiltriert. Dieser Schritt hat zwei Hauptziele:
Lokalanästhesie zur Schmerzreduktion während des Eingriffs.
Schaffung eines schützenden „Heat-Sinks“ bzw. „Kältepuffers“ zwischen den umgebenden Geweben (Haut, angrenzende Nerven) und der benachbarten tiefen Vene. Diese Flüssigkeit separiert Nerven und Haut physikalisch von der Wärmequelle und absorbiert überschüssige Wärme, um thermische Verletzungen (Verbrennungen) dieser Gewebe zu verhindern.
Bei der Perforansablation wird eine statische Technik, das „Spot-Welding“, verwendet. Die Spitze des Stylets bleibt an einer einzigen Stelle fixiert. Es werden alle vier Quadranten der Venenwand (anterior, posterior, medial, lateral) gezielt behandelt. Jeder Quadrant wird 60 Sekunden lang mit RFA-Energie behandelt. Dies ergibt eine gesamte Ablationszeit von 4 Minuten an einer einzelnen „Spot“-Position. Ziel ist nicht nur die Schrumpfung der Vene, sondern auch die Erzeugung einer Serie dicker, robuster, vollschichtiger fibrotischer Versiegelungen oder „Plugs“, die hohem Refluxdruck standhalten.
Nach Abschluss der ersten „Schweißnaht“ wird das Stylet um 3 bis 5 mm zurückgezogen. An dieser neuen Position wird das Vier-Quadranten-„Spot-Welding“ mit jeweils 60 Sekunden erneut durchgeführt. Dies wird über die gesamte Länge der Perforansvene fortgesetzt (typischerweise vom Fasziendefekt bis zur oberflächlichen Vene).
Nach Beendigung der Behandlung wird der Katheter entfernt, auf das behandelte Areal Kompression ausgeübt und das Bein mit einer geeigneten Bandage oder einem Kompressionsstrumpf versorgt.
Die RFA-Behandlung von Perforansvenen zeigt sowohl eine hohe technische Erfolgsrate als auch eine zufriedenstellende mittelfristige Dauerhaftigkeit.
Die unmittelbare technische Erfolgsrate (Verschluss der Zielvene während des Eingriffs) liegt nahe bei 100 %. Mit anderen Worten: Unter Ultraschallkontrolle ist der Verschluss der Zielvene zum Zeitpunkt des Eingriffs fast immer erreichbar.
Auch die mittelfristigen Ergebnisse sind überzeugend. Grundlegende klinische Studien zur Wirksamkeit von feinen RFA- oder Laser-Kathetern zeigen, dass nach einer medianen Nachbeobachtungszeit von 14 Monaten (etwa 1,5 Jahre) rund 82 % der behandelten Perforansvenen verschlossen (okkludiert) bleiben. Für ein venöses Segment, das dauerhaft hohen Drücken ausgesetzt ist, ist dies eine sehr robuste Haltbarkeit.
Ja – dies ist eines der Hauptziele der Behandlung. Bei Patientinnen und Patienten mit heilungsresistenten Ulzera, bei denen der Ultraschall eine zugrunde liegende Perforansinsuffizienz zeigt, hat der Verschluss dieser Vene mittels RFA einen direkten positiven Effekt auf die Wundheilung. Sobald der zugrunde liegende Hochdruck-„Jet“ stoppt, erhält das Hautgewebe endlich die Chance, sich zu regenerieren und zu heilen.
Studien berichten, dass die große Mehrheit der Ulzera in diesen behandelten Gruppen innerhalb eines definierten Zeitraums vollständig abheilt. Noch wichtiger: Rückfälle (Rezidive) werden verhindert. Analysen zeigen, dass die Rezidivraten bei Patientinnen und Patienten, die eine Perforansbehandlung mit RFA erhalten, deutlich abnehmen. Dies stützt, dass die Beseitigung des Perforansrefluxes wesentlich zur Langzeitstabilität und Lebensqualität bei fortgeschrittener CVD beiträgt.
Neben der RFA werden auch die endovenöse Laserablation (EVLA) und die ultraschallgestützte Schaumsklerotherapie (UGFS) zur Behandlung von Perforansvenen eingesetzt. Vergleichende Studien haben wichtige Unterschiede hinsichtlich Wirksamkeit und Sicherheit zwischen diesen Verfahren gezeigt.
Betrachtet man die kurzfristigen Verschlussraten, liefert RFA (und andere thermische Methoden wie Laser) im Vergleich zu UGFS (Schaum) eine anatomisch höhere Verschlussrate, und dieser Unterschied ist statistisch signifikant.
Noch wichtiger ist die Effektivität der RFA als „Salvage“-Verfahren. UGFS (Schaum) weist die niedrigste primäre Erfolgsrate auf (etwa 50–60 %), und in Fällen, in denen dieses Verfahren scheitert (d. h. die Vene trotz Schaum nicht schließt), zeigt eine sekundäre Intervention mit thermischer Ablation (RFA oder Laser) hohe Erfolgsraten. Die Daten deuten darauf hin, dass RFA sowohl die primäre IPV-Ablationsmethode mit der höchsten Erfolgsrate als auch die wirksamste Rettungsbehandlung bei UGFS-Versagen ist.
Wie sieht es mit dem klinischen Ergebnis aus – also der Wundheilung? Hier gibt es eine interessante Nuance. Eine andere Studie, die Laser und Schaum verglich, fand keinen statistisch signifikanten Unterschied im klinischen Ergebnis (Ulkus-Heilungszeit). Dieses scheinbare Paradox (ähnliches klinisches Ergebnis bei unterschiedlichen Verschlussraten) wird jedoch durch einen weiteren Datenpunkt der Studie erklärt: Die UGFS-(Schaum)-Gruppe benötigte im Durchschnitt 1,9 Behandlungssitzungen, um dieses Ergebnis zu erreichen.
Die klinische Quintessenz lautet: UGFS (Schaum) kann ebenfalls Ulzera zur Abheilung bringen, benötigt dafür jedoch häufiger wiederholte Eingriffe. RFA ist die Methode, die am ehesten sowohl den anatomischen Verschluss als auch die klinische Heilung in einem einzigen Eingriff erreicht („one and done“).
Das Sicherheitsprofil der Perforans-RFA hängt in hohem Maße von der Sorgfalt der Durchführung ab. Die wichtigsten Risiken und die Strategien zu deren Minderung sind unmittelbar miteinander verknüpft; Komplikationen sind nicht zufällig, sondern weitgehend technikabhängig und vermeidbar.
Die Gebrauchsanweisungen (IFU) dedizierter RFA-Geräte nennen spezifische Kontraindikationen und Risiken.
Absolute Kontraindikation: Der Einsatz dieses Geräts ist kontraindiziert bei Patientinnen und Patienten mit einem aktiven Thrombus (Gerinnsel), der im zu behandelnden Venenabschnitt im Ultraschall sichtbar ist.
Mögliche verfahrensbedingte unerwünschte Ereignisse (Komplikationen) sind:
Das Sicherheitsprofil der RFA hängt wesentlich von der Technik (Ultraschall-Expertise) der Behandlerin/des Behandlers ab. Fast alle diese Risiken lassen sich durch zwei kritische Verfahrensschritte direkt vermeiden:
Tumeszenzanästhesie: Infiltration einer ausreichend großen „Heat-Sink“-(Kältepuffer-)Flüssigkeit in das umgebende Gewebe. Diese verdrängt den Nerv physikalisch und schützt ihn vor thermischer Schädigung und schützt ebenso die Haut vor Hitze.
Positionierung: Halten der Katheterspitze in 2,0–3,0 mm Abstand von der tiefen venösen Faszienwand. Dieser „Sicherheitsabstand“ verhindert Wärmeeinwirkung auf das tiefe System und Thrombosen (TVT/EHIT).
Unzureichende oder unachtsame Anwendung der Tumeszenzanästhesie (Wärmeschutz) und der Katheterpositionierung (Sicherheitsmarge) sind die Hauptursachen für Nerven-/Hautschäden bzw. thrombotische Komplikationen.
Die Radiofrequenzablation von Perforansvenen wird angewendet, wenn die zwischen oberflächlichem und tiefem Venensystem gelegenen Perforansvenen insuffizient sind, also Reflux zeigen. Sie wird besonders bei Patientinnen und Patienten mit Krampfadern, Beinschmerzen und Ödemen bevorzugt.
Bei der RFA-Behandlung wird die betroffene Perforansvene mithilfe von Radiofrequenzenergie erhitzt und verschlossen. Dadurch wird der retrograde Fluss in der Vene gestoppt, die Blutzirkulation auf gesunde Venen umgeleitet und die Symptome nehmen allmählich ab.
Die Perforans-RFA ist im Allgemeinen ungeeignet bei aktiven Infektionen, bei bestehender tiefer Venenthrombose in der Vorgeschichte oder bei schwerer arterieller Insuffizienz. Eine Voruntersuchung sollte unter Ultraschallkontrolle erfolgen.
Patientinnen und Patienten können in der Regel noch am selben Tag nach der RFA mobilisieren. Leichte Schmerzen und Blutergüsse können einige Tage anhalten. Die Rückkehr in den Alltag erfolgt rasch, die vollständige Genesung tritt meist innerhalb von 1–2 Wochen ein.
Das Verfahren ist minimalinvasiv und erfordert keine Schnitte oder Nähte. Eine Allgemein- oder Spinalanästhesie ist nicht notwendig, und das Rezidivrisiko ist gering. Zudem sind die kosmetischen Ergebnisse deutlich besser als bei der klassischen Operation.
Die RFA reduziert die Symptome deutlich, indem sie die problematischen Venen verschließt. Je nach venöser Anatomie der/des Einzelnen können jedoch neue Krampfadern entstehen. Daher sind Nachsorge und Anpassungen des Lebensstils wichtig.
Ja, die Verwendung von Kompressionsstrümpfen wird nach dem Eingriff allgemein empfohlen. Diese Strümpfe unterstützen die Zirkulation, reduzieren Blutergüsse und Schwellungen und beschleunigen den Verschlussprozess der Venen.
Das Komplikationsrisiko ist sehr gering. In seltenen Fällen können ein Brennen der Haut, vorübergehende Nervenverletzungen, Taubheitsgefühle oder Verfärbungen auftreten. Bei fachkundiger Durchführung sind diese Risiken minimal.
Eine verschlossene Vene öffnet sich nicht wieder, jedoch können in anderen Bereichen neue Perforansinsuffizienzen entstehen. Regelmäßige Ultraschallkontrollen und Lebensstilanpassungen senken das Rezidivrisiko.
Beide Methoden zielen auf den Venenverschluss ab, doch RFA liefert die thermische Energie kontrollierter und homogener. Dies bedeutet weniger Schmerzen, Blutergüsse und Gewebeschädigung sowie eine komfortablere Erholung.